Дают ли больничный при холецистите и панкреатите
Опубликовано: 24.05.2026

Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Проявления патологии различаются в зависимости от формы – острый или хронический панкреатит. При остром панкреатите наблюдаются:
Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
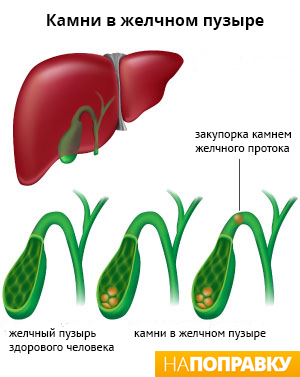
— заболевание, обусловленное нарушением обмена холестерина и билирубина, характеризуется образованием камней в желчном пузыре, в желчных протоках с возможным развитием опасных для жизни осложнений.
Факторы, способствующие образованию холестериновых и смешанных желчных камней:
- ожирение,
- голодание,
- дисгормональные расстройства у женщин, связанные с беременностью, приемом контрацептивных препаратов,
- заболевания подвздошной кишки (болезнь Крона и др.),
- нерациональное и несбалансированное питание (пища богатая жирами, недостаточное потребление овощей и фруктов и др.),
- дискинезия желчного пузыря,
- возраст.
Факторы, способствующие образованию пигментных камней - камней черного цвета, состоящих из билирубина и кальция и составляющих 70% всех рентгенконтрастных камней:
- хронические гемолитические анемии,
- алкоголизм,
- алкогольный цирроз печени,
- хронические инфекции,
- гельминтозы печени,
- возраст.
В 10-15% случаев камни в желчном пузыре диагностируют при профилактическом ультразвуковом исследовании органов брюшной полости. Развитие желчнокаменной болезни (ЖКБ) проходит несколько этапов.

- первая стадия - отсутствуют клинические симптомы болезни, диагноз основывается на результатах исследования пузырной желчи (определяется склонность к образованию камней),
- вторая стадия - бессимптомное «камненосительство» при котором большинство камней, находящихся на дне желчного пузыря, остаются бессимптомными,
- третья стадия – с выраженной осложненной клиникой (острый или хронический калькулезный холецистит и др.).
Проявления ЖКБ зависят от размеров камней, их локализации и активности воспалительного процесса, проходимости желчевыделительной системы, а также от состояния других органов желудочно-кишечного тракта.
Варианты ЖКБ
Билиарная (печеночная, желчная) колика. Камень, попавший в шейку желчного пузыря, закрывает выход и вызывает желчную колику. Камень размером до 0,5 см скорее всего выйдет в просвет 12-перстной кишки, камень большего размера может остановиться в общем желчном протоке, что приведет к развитию полной или перемежающейся обтурации («вентильный камень») с типичной клиникой желчной колики. Наличие камней в желчи всегда сопровождается воспалением (холангит). Колика сопровождается интенсивными короткими, «минутными» болями с интервалом до часа, длительные рецидивирующие боли в правом подреберье характерны для хронического холецистита. Если боль продолжается более 72 ч и к ней присоединяется лихорадка - это чаще всего является признаком острого холецистита. Постоянная боль, продолжающаяся непрерывно в течение суток, для желчной колики не характерна. Боли сопровождаются метеоризмом, тошнотой.
Острый холецистит. Основной причиной развития заболевания является ущемление камня в пузырном протоке. Характеризуется лихорадкой и постоянными болями в правом подреберье. Типичные боли при остром холецистите имеют место менее чем у 50% больных. Чаще всего боль возникает вскоре после приема пищи и нарастает по интенсивности в течение часа и более. Лихорадка обычно присоединяется через 12 ч от начала приступа и связана с развитием воспаления. Боль становится постоянной. Бескаменный острый холецистит встречается крайне редко, может возникать вторично при сальмонеллезе, сепсисе и травме.
Осложнения острого холецистита.
- хронический холецистит (в 50%)
- холангит (в 10%).
- водянка, эмпиема или гангрена желчного пузыря (в 1 %).
- желчный перитонит (в 0,5% с летальностью до 50%).
Хронический калькулезный холецистит. Обычно характеризуется рецидивирующими приступами желчной колики, реже — постоянными болями. Развитие приступа провоцирует жирная пища, пряности, копчености, острые приправы, резкое физическое напряжение, работа в наклонном положении, а также инфекция. Реже колика возникает «беспричинно». Обычно сопровождается температурой, тошнотой, иногда рвотой. Боли усиливаются при движении, глубоком дыхании. Иногда боль отдает в область сердца, симулируя приступ стенокардии. Боль многообразна – от интенсивной режущей, до относительно слабой ноющей. Рвота при холецистите не приносит облегчения. У женщин колика иногда совпадает с менструацией или возникает после родов.
Холедохолитиаз (камни общего желчного протока) возникает при попадании камня из желчного пузыря в общий желчный проток. Симптоматика характеризуется болью в правом подреберье по типу желчной колики, лихорадкой, ознобом, желтухой и характерными изменениями в биохимии крови.
Холангит. Вариант течения желчнокаменной болезни сопровождающийся болями в верхней половине живота, желтухой, лихорадкой, нередко ознобами. Бактериальный холангит является одним из самых опасных осложнений ЖКБ, он обычно связан с холестазом, возникающим при закупорке камнем общего желчного протока. Тяжесть холангита зависит, прежде всего, от длительности холестаза и уровня холемии.
Гангрена и эмпиема желчного пузыря проявляются сепсисом, тяжелым состоянием больного с симптомами перитонита. Требует незамедлительной медицинской помощи. Эмпиема — острое гнойное воспаление желчного пузыря, характеризуется интоксикацией и высоким риском перфорации. Открытая перфорация в брюшную полость сопровождается перитонитом, обусловливая высокую летальность (до 25%).
Стаз желчи в желчном пузыре - гипомоторная дискинезия желчного пузыря. Как правило, сопровождает холелитиаз. Стаз желчи в желчном пузыре обычно проявляется постоянными тупыми ноющими болями в правом подреберье, усиливающимися при тряской езде, быстрой ходьбе, ношении тяжести в правой руке, наклоне вперед. Также отмечается при беременности, длительном употреблении спазмолитиков, после ваготомии, сахарном диабете, ожирении, т.е. при состояниях и заболеваниях, являющихся факторами риска в развитии ЖКБ.
Лечение: хирургическое. Абсолютные показания к операции:
- острый холецистит,
- хронический холецистит с рецидивирующими желчными коликами,
- нефункционирующий желчный пузырь,
- камни общего желчного протока,
- гангрена желчного пузыря.
ХРОНИЧЕСКИЙ БЕСКАМЕННЫЙ ХОЛЕЦИСТИТ (ХБХ)
Встречается гораздо реже, чем диагностируется. При наличии клиники хронического холецистита необходимо исключить, прежде всего, желчекаменную болезнь и паразитарные инвазии. ХБХ может вызываться микробной флорой. Инфекция может попадать в желчный пузырь из желудочно-кишечного тракта по общему желчному и пузырному протокам (восходящая инфекция). Возможно также и нисходящее распространение инфекции из внутрипеченочных желчных ходов. Развитию воспалительного процесса в желчном пузыре способствует застой желчи. ХБХ характеризуется длительным прогрессирующим течением с периодами ремиссий и обострений, ноющими болями в правом подреберье, реже — в подложечной области, продолжающимися в течение многих часов, дней, иногда недель. Возникновение или усиление боли связано с приемом жирной и жареной пищи, яиц, холодных и газированных напитков, вина, пива, острых закусок. Боли могут сочетаться с тошнотой, отрыжкой, вздутием живота, лихорадкой. Отмечается постоянное чувство тяжести в верхних отделах живота.
Лечение. Диета, дробное питание, обезболивающая, противовоспалительная и противопаразитарная терапия, прием ферментов.
ХОЛЕСТАТИЧЕСКАЯ (подпеченочная) ЖЕЛТУХА
Холестатическая желтуха развивается при возникновении препятствия току желчи на любом уровне желчевыводящей системы. Обструктивная или подпеченочная (механическая) желтуха развивается при препятствиях току желчи на уровне внепеченочных желчных протоков (камни холедоха, рак поджелудочной железы, хронический панкреатит, посттравматические сужения холедоха, псевдокисты поджелудочной железы и др.).
70% случаев связаны с камнями в холедохе и раком головки поджелудочной железы. Внутрипеченочный холестаз наиболее часто наблюдается при острых лекарственных гепатитах и первичном циррозе, реже при вирусном, алкогольном гепатите, холангите, циррозе печени, метастазах и др. Желтуха развивается медленно, часто ей предшествует кожный зуд. Он является типичным как для внепеченочного, так и для внутрипеченочного холестаза. Диагностические критерии:
- светлый (непигментированный) стул,
- темно-коричневая моча,
- следы расчесов на коже,
- желтушный глянец ногтей,
- ксантелазмы (отложение холестерина на веках),
- ксантомы (отложение холестерина на ладонных складках и сухожилиях),
- гепатомегалия – увеличение печени.
При закупорке камнем желтуха развивается в течение суток после начала боли, а лихорадка присоединяется в связи с развивающимся холангитом. Кожный зуд встречается не у всех больных. В отличие от опухоли, длительная закупорка камнем редко бывает полной.
Диагностика: Лабораторные исследования крови, кала, мочи. Инструментальная диагностика: УЗИ, КТ, МРТ диагностика с контрастированием, Эндоскопическая диагностика.
ПОСТХОЛЕЦИСТЭКТОМНЫЙ СИНДРОМ
У 15% пациентов после эффективной холецистэктомии остаются или рецидивируют боли и диспепсические нарушения. Эти симптомы связаны с нарушением моторики сфинктера Одди, дискинезии внепеченочных желчных протоков и 12-перстной кишки. Основным признаками являются:
- рецидивирующие коликообразные боли в правом подреберье,
- непереносимость жира,
- диарея,
- вздутие живота.
У больных нередко имеются дуоденогастральный рефлюкс, антральный гастрит, дуоденит, обусловливающих появление чувства тяжести и боли в эпигастрии, тошноты, горечи во рту, метеоризма, неустойчивого стула и др. Воспаление гастродуоденальной слизистой, как правило, связано с микробным фактором и с повреждающим действием желчных кислот.
Наиболее распространенным симптомом острого холецистита является острая, внезапная боль в правой верхней части живота, которая может усиливаться при глубоком дыхании или при прикосновении к животу, а также отдавать в правое плечо. В отличие от боли в животе при других состояниях, боль при остром холецистите обычно не проходит в течение нескольких часов.
Вы должны как можно скорее обратиться к врачу, если почувствовали боль описанного характера и продолжительности, особенно если она сопровождается желтухой и повышением температуры тела. Если чувствуете себя очень плохо, вызовите скорую помощь, позвонив с мобильного 911 или 112, со стационарного телефона 03.
Желчный пузырь
Желчный пузырь представляет собой небольшой грушеобразный орган, расположенный под печенью. Основная задача желчного пузыря — накапливать желчь.
Желчь — это жидкость, вырабатываемая печенью, которая помогает переваривать жиры. По канальцам, которые называются протоками, она течёт из печени в желчный пузырь и там хранится. Постепенно желчь становится более концентрированной, что повышает эффективность переваривания жиров. Желчный пузырь выпускает желчь в пищеварительную систему, когда туда поступает пища.
Желчный пузырь — важный орган, но не жизненно необходимый. Его удаление не опасно для жизни и после этого человек сохраняет способность к пищеварению.
Острый холецистит лечат антибиотиками. Потом часто требуется удаление желчного пузыря. Такая операция называется холецистэктомией. Необходимость в срочной операции возникает обычно только при тяжёлых осложнениях.
Острый холецистит — редкое осложнение желчнокаменной болезни. По статистике, камни в желчном пузыре обнаруживают у каждого десятого взрослого человека, а после 70 лет — у каждого третьего. Однако в большинстве случаев само наличие желчных камней не вызывает никаких симптомов.
Примерно 1 — 4% людей, у которых есть желчные камни, изредка испытывают эпизодические боли, так называемую желчную колику. Приблизительно у каждого пятого развивается острый холецистит, если желчный пузырь не был удален.
Симптомы острого холецистита
Проявления острого холецистита обычно начинаются с неожиданной резкой боли в верхней части живота, которая может распространяться в область правого плеча.
Вы можете ощутить подобную боль и при желчной колике, однако она обычно проходит в течение нескольких часов. Боль при остром холецистите длительная. Обычно болезненная часть живота становится напряженной, а глубокое дыхание усиливает боль.
Примерно в каждом четвёртом случае острого холецистита желчный пузырь распухает настолько, что вы сможете ощутить выпуклость на животе. Это происходит приблизительно через сутки после начала болей.
Другие симптомы острого холецистита включают:
- повышенную температуру тела (жар), обычно умеренную и не превышающую 38°C ;
- тошноту;
- рвоту;
- потерю аппетита;
- пожелтение кожи и белков глаз (желтуху).
Если острый холецистит не лечить, возрастает риск развития осложнений.
Причины острого холецистита
Риск заболеть холециститом повышают некоторые факторы:
- избыточный вес (ожирение);
- женский пол, так как шансы заболевания острым холециститом в три раза выше у женщин, чем у мужчин (хотя симптомы в общем проявляются у мужчин в более тяжёлой форме);
- средний возраст, так как чаще всего острый холецистит возникает в возрасте от 40 до 60 лет.
В зависимости от причин возникновения острого холецистита его можно отнести к одному из двух основных типов — калькулёзный холецистит и некалькулезный холецистит. Далее подробнее описываются оба типа.
Калькулёзный холецистит
Калькулёзный холецистит — самый распространённый и обычно менее тяжёлый тип острого холецистита. Он встречается примерно в 95% случаев заболевания.
При калькулёзном холецистите главное выходное отверстие желчного пузыря, называемое желчным протоком, блокируется желчным камнем или билиарным сладжем — это густая взвесь желчи и мелких кристалликов холестерина.
Закупорка желчного протока приводит к накоплению желчи в желчном пузыре, из-за которого давление в нём повышается, что становится причиной воспаления желчного пузыря. Примерно в 1 случае из пяти в развитии воспаления участвуют бактерии. Это может привести к более тяжёлым осложнениям острого холецистита, таким как гангренозный холецистит (отмирание ткани внутри желчного пузыря).
Некалькулезный холецистит
Бескаменный холецистит обычно является более тяжёлым случаем острого холецистита. Нередко он приводит к необходимости помещения больного в реанимационное отделение для лечения.
Бескаменный холецистит возникает обычно как осложнение тяжёлого заболевания, инфекции или травмы, затрагивающей желчный пузырь. Возможные причины бескаменного холецистита включают:
- случайное повреждение желчного пузыря при полостной операции;
- тяжёлую травму или ожог;
- заражение крови (сепсис);
- серьёзное недоедание; (синдром приобретённого иммунодефицита).
Диагностика острого холецистита
Чтобы диагностировать острый холецистит, врач проведёт осмотр вашего живота. Если возникнет подозрение на острый холецистит, вас положат в больницу для дальнейшего обследования.

Ваш врач, скорее всего, проведёт простую проверку на так называемый симптом Мерфи: плотно приложив руку к вашей грудной клетке, он попросит вас глубоко вдохнуть. При вдохе желчный пузырь опускается. Если у вас холецистит, вы вздрогнете от резкой боли при соприкосновении желчного пузыря с рукой врача.
Кроме того, ваш врач отправит вас на анализ крови, чтобы узнать, не повышено ли у вас содержание лейкоцитов в крови по сравнению с нормой. Повышенное содержание лейкоцитов обычно указывает на наличие воспалительного процесса в организме.
Если обе описанные проверки указывают на заболевание, вас, вероятно, направят на УЗИ. Это исследование, при котором звуковые волны высокой частоты используются для получения изображения ваших внутренних органов.
Дополнительные исследования могут потребоваться только в том случае, когда на основании УЗИ нельзя сделать окончательный вывод или когда существует подозрение, что возникли осложнения (например, разрыв желчного пузыря).
Дополнительные исследования, которые могут потребоваться, включают:
- рентген брюшной полости (абдоминальную рентгенографию) или компьютерную томографию, которые используют рентгеновские лучи и компьютер для получения детального изображения того, что происходит внутри вашего тела;
- магнитно-резонансную томографию, при которой изображение органов внутри тела получается посредством сильных магнитных полей и радиоволн;
- магнитно-резонансную холангиопанкреатографию (МРХПГ), которая проводится при подозрении, что желчный камень вышел из желчного пузыря и закупорил желчный проток.
Лечение острого холецистита
Если врач предполагает, что у вас острый холецистит, вас скорее всего положат для лечения в больницу. Сначала вам в вену введут антибиотики. Используются антибиотики широкого спектра действия, которые могут убивать большой спектр различных бактерий. Как только ваше состояние стабилизируется, вас могут выписать из больницы домой и назначить дату возвращения для проведения операции (см. ниже).
Однако если болезнь протекает особенно тяжело или присутствует высокий риск осложнений, операция вам может быть назначена через несколько дней после лечения антибиотиками. Наиболее распространённый тип операции при остром холецистите — холецистэктомия (удаление желчного пузыря).
Хирургическое лечение острого холецистита
Холецистэктомия — это удаление желчного пузыря хирургическим путём. Существуют два типа холецистэктомии:
- лапароскопическая холецистэктомия;
- полостная холецистэктомия.
Оба типа операции описаны ниже.
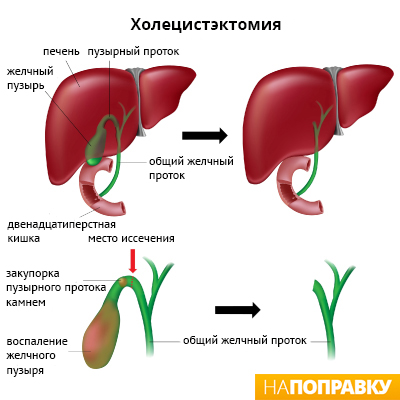
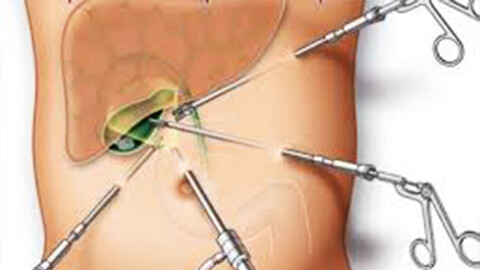
Лапароскопическая холецистэктомия — это современный метод операции, при котором вместо больших разрезов делаются только небольшие отверстия. Лапароскопическая холецистэктомия проводится под общей анестезией — это значит, что во время операции вы будете спать и не почувствуете никакой боли.
При лапароскопической холецистэктомии хирург делает четыре небольших разреза — каждый не длиннее 1 см в стенке живота. Один разрез делается рядом с пупком, а три других — в верхней части живота.
Затем через эти отверстия живот наполняется углекислым газом. Это делается для того, чтобы хирург мог лучше видеть внутренние органы и чтобы у него было больше места для работы.
В один из разрезов хирург вставляет инструмент, называемый лапароскоп. Лапароскоп — это тонкая жёсткая трубка, у которой на одном конце закреплены источник света и камера. Камера передаёт изображение брюшной полости на телевизионный экран.
Затем хирург вводит другие инструменты через остальные разрезы, чтобы удалить желчный пузырь и желчные камни, если они есть. После удаления желчного пузыря разрезы зашивают.
Так как при таком способе делаются только маленькие разрезы в стенке живота, после операции вы не будете испытывать сильных болей и быстро восстановитесь. Большинство пациентов возвращаются домой или сразу в день операции, или на следующий день.
Полостная холецистэктомия. В большинстве случаев лапароскопическая холецистэктомия лучше, чем полостная. Однако существует ситуации, в которых ее проведение не рекомендуется:
- беременным женщинам в третьем триместре;
- некоторым людям с циррозом печени (рубцевание печени).
В таком случае рекомендуется проведение полостной холецистэктомии. Полостная холецистэктомия может также проводиться, если плановая лапароскопическая холекцистэктомия не была успешна.
Как и лапароскопическая, полостная холецистэктомия проводится под общим наркозом, так что вы не будете чувствовать боль во время этой процедуры. Хирург сделает большой разрез на животе, чтобы удалить желчный пузырь.
Полостная холецистэктомия — эффективный способ лечения острого холецистита, однако восстановительный период после неё длиннее, чем после лапароскопической. Большинство пациентов после полостной холецистэктомии восстанавливаются примерно шесть недель.
Перкутанная холецистэктомия. Если у вас болезнь проявляется очень тяжело или общее состояние вашего здоровья неудовлетворительно, врачи могут решить, что немедленное проведение операции слишком рискованно.
В таком случае в качестве временных мер может проводиться перкутанная холецистэктомия. Она может проводиться под местной анестезией, которая лишает чувствительности живот пациента. Это означает, что во время операции вы будете бодрствовать.
При помощи УЗИ хирург сможет ввести иглу в ваш желчный пузырь. Затем по этой игле будет осуществляться отвод желчи из желчного пузыря, что приведёт к ослаблению воспаления (распухания). Когда острые симптомы пройдут, желчный пузырь можно будет удалить хирургическим путём.
Жизнь без желчного пузыря
Без желчного пузыря можно вести совершенно нормальный образ жизни. Это полезный орган, но не жизненно необходимый. Ваша печень по-прежнему будет производить желчь для переваривания пищи. Правда, у некоторых людей после удаления желчного пузыря наблюдается вздутие живота и понос после поглощения жирной или острой пищи. Если какая-то пища вызывает у вас такие симптомы, то возможно, вам стоит избегать её в будущем.
Осложнения острого холецистита
Гангренозный холецистит возникает тогда, когда сильное воспаление и отек тканей перекрывает доступ крови к желчному пузырю. Без постоянного притока крови ткань желчного пузыря начинает отмирать. Это может представлять серьёзную опасность, так как мёртвая ткань беззащитна перед серьёзной инфекцией, которая может быстро распространиться по всему телу.
В число известных факторов риска гангренозного холецистита входят:
- мужской пол;
- возраст более 45 лет;
- наличие диабета в истории болезни;
- заболевания сердца в истории болезни.
Неясно, почему эти факторы делают человека более подверженным гангренозному холециститу. За исключением учащенного сердцебиения (более 90 ударов в минуту), гангренозный холецистит обычно не проявляется заметными симптомами и чаще всего диагностируется на основании анализов.
Есть серьёзные основания подозревать наличие гангренозного холецистита, если:
- ваш пульс больше 90 ударов в минуту;
- у вас сильно повышено содержание лейкоцитов в крови;
- УЗИ показывает, что стенки желчного пузыря толще, чем 4,5 мм.
Если возникло подозрение на гангренозный холецистит, чаще всего производится холецистэктомия для скорейшего удаления желчного пузыря. Гангренозный холецистит развивается приблизительно в 30% случаев.
Разрыв (перфорация) желчного пузыря. В случае сильного воспаления стенка желчного пузыря может прорваться, и заражённая желчь выльется наружу. Это может привести к заражению брюшины, которое называется перитонитом.
Симптомы перитонита включают:
- внезапную очень сильную боль в животе;
- рвоту;
- озноб;
- повышенную температуру — 38ºC и выше; (тахикардию);
- жажду;
- отсутствие мочеиспускания или мочеиспускание менее обильное, чем в норме.
Перитонит лечится сочетанием инъекций антибиотиков и хирургического вмешательства. Прочитайте подробнее о перитоните.
Профилактика острого холецистита
Самый действенный способ предотвращения острого холецистита — снижение риска образования желчных камней. Для этого необходимо внести изменения в питание и снизить вес, если он избыточен.

Рекомендуется избегать употребления жирной пищи, содержащей много холестерина. Например:
- колбасные изделия и жирное мясо;
- масло и сало;
- мясные пироги;
- печенье и кондитерские изделия.
Рекомендуется питание с низким содержанием жиров и высоким содержанием клетчатки, которое предполагает употребление цельнозерновых продуктов и как минимум пяти порций свежих фруктов и овощей ежедневно.
Имеются также данные, указывающие на то, что регулярное потребление орехов (например, арахиса и кешью) помогает снизить риск возникновения желчных камней.
Избыточный вес или ожирение увеличивает содержание холестерина в желчи, что, в свою очередь, повышает риск возникновения желчных камней. Вы можете контролировать свой вес, придерживаясь здорового питание и регулярно занимаясь спортом.
Однако следует избегать жестких диет, приводящих к быстрой потере веса. Некоторые данные свидетельствуют о том, что такие диеты могут нарушить химический состав желчи и повысить риск образования желчных камней. Снижать вес рекомендуется постепенно.
К какому врачу обратиться при остром холецистите?
С помощь сервиса НаПоправку вы можете найти хорошего хирурга, который занимается диагностикой и лечением острого холецистита. Если вам требуется лечь в больницу, вы можете выбрать клинику абдоминальной хирургии у нас на сайте, ознакомившись с отзывами о ней.
Возможно, Вам также будет интересно прочитать


Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Холецистит представляет собой воспалительный процесс в желчном пузыре, который может привести к такому осложнению, как желчнокаменная болезнь. Оно дает о себе знать сильной болью и дискомфортом в правом боку.
По статистике, его распространенность достигает 20%, а наиболее подвержены его появлению женщины старше 50-ти лет.
Классификация
Для классификации холецистита применяется несколько подходов:

- По характеру новообразований:
- Без появления конкрементов (камней) в желчном пузыре (более вероятен для пациентов младше 30-ти лет)
- С формированием камней в пузыре
- Хронический
- Острый – может проявиться при формировании камней на фоне развития желчнокаменной болезни
- Гнойный
- Катаральный – сопровождается сильными болями с правой стороны, которые могут также ощущаться в пояснице, правой части шеи, правой лопатке
- Флегмонозный – сопровождается болями при кашле, перемене положения тела в пространстве и др.
- Гангренозный – в него перерастает холецистит на флегмонозной стадии
- Смешанный
Причины
- Болезни ЛОР-органов и дыхательных путей (гайморит, бронхит, синусит, пневмония и др.)
- Появление хронических или острых воспалительных процессов в желудочно-кишечном тракте (дисбактериоз, колит, аппендицит и др.)
- Возникновение паразитов протоках желчного пузыря (лямблиоз и т. п.)
- Развитие инфекций половой или мочевыводящей систем (цистит, пиелонефрит, оофорит, простатит и др.)
![365_2.jpg]()
- Наличие дискинезии желчевыводящих путей (нарушение тонуса мышц, может спровоцировать проблемы с оттоком желчи)
- Неправильный состав желчи (возникает из-за неправильного питания)
- Попадание содержимого двенадцатиперстной кишки в желчные ходы и в желчный пузырь
- Аутоиммунные процессы
- Патологии развития желчного пузыря
- Нарушение кровоснабжения органа (из-за артериальной гипертензии или сахарного диабета)
- Изменение гормонального фона по причине нарушения менструального цикла, беременности и др.
- Ожирение
- Чрезмерное употребление острых, жирных или жареных продуктов
- Злоупотребление алкогольсодержащими напитками и табачными изделиями
- Генетическая предрасположенность
- Аллергические реакции
Холецистит у взрослых — симптомы
Первым признаком заболевания является появление болей с правой стороны (под ребрами). Данный симптом может купироваться обезболивающими препаратами, но затем дискомфорт в этой области будет возвращаться снова.
![345_1.jpg]()
Холецистит – признаки заболевания:
- Нарушение пищеварения
- Присутствие болевых ощущений справа (может проецироваться в область правой руки или лопатки)
- Постоянная тошнота, отрыжка
- Озноб
- Пожелтение кожных покровов
- Нарушение аппетита
- Чрезмерное газообразование
Подобные симптомы могут проявляться как одновременно, так и по отдельности. Признаки острой и хронической форм заболевания могут различаться.
Хронический холецистит – симптомы:
- Тяжесть и боль в правом боку, под ребрами, в лопатке
- Регулярная отрыжка и горечь во рту
- Постоянные проблемы с пищеварением (отсутствие аппетита, тошнота и рвота и др.)
- Проявление желтушных признаков
При остром приступе холецистита появятся такие симптомы:
- Внезапная слабость и горечь во рту
- Человеку не удобно любое положение, при этом участился пульс и понизилось давление
- Сразу после приема пищи происходит рвота
- Кожные покровы пожелтели
- Справа появилась острая боль
Как снять приступ холецистита?
При появлении холецистита и его острых признаков необходимо лечение. Поэтому первым делом необходимо вызвать врача скорой помощи.
Во время ожидания приезда доктора следует:
- Обеспечить состояние покоя для больного
- Дать обезболивающее (спазмолитик)
- Наложить холодный компресс
![365_2.jpg]()
Что нельзя использовать при приступе холецистита и его симптомах перед лечением:
- Прикладывать грелку
- Применять наркотические обезболивающие или анальгетики
- Принимать алкогольные напитки
- Делать клизму
- Использовать какие-либо лекарства кроме спазмолитиков
Осложнения
Если любое заболевание не лечить своевременно, его развитие может привести к тяжелым последствиям. В случае с холециститом возможно появление таких осложнений, как:
- Прекращение работы желчного пузыря
- Реактивный гепатит
- Появление свища в органах желудочно-кишечного тракта
- Развитие холангита – воспаления желчных протоков
- Появление эмпиемы желчного пузыря – сопровождается воспалением и скоплением гноя
- Возникновение гангрены и перитонита
- Разрыв желчного пузыря
- Перихоледохеальный лимфаденит – воспаление лимфоузлов
- Непроходимость кишечника
Появления всех осложнений можно избежать, если вовремя обратиться к врачу.
Диагностика
При постановке диагноза врач-гастроэнтеролог опрашивает пациента, собирает анамнез и осматривает.
![345_1.jpg]()
- Общий анализ мочи
- Анализы крови:
- На сахар, холестерин и панкреатическую амилазу (для выявления сопутствующих заболеваний)
- Общий (для выявления признаков воспаления)
- На антитела к паразитам (для выявления лямблий)
- Биохимический (для определения повышения активности трансаминаз АСТ, АЛТ, ГГТП, щелочной фосфатазы и билирубина, появляющихся при хроническом холецистите)
- На антитела к паразитам (выявление лямблий)
- Копрограмма
Для уточнения диагноза или выявления сопутствующих патологий врач может назначить ряд таких процедур, как:
- ЭКГ
- УЗИ брюшной полости
- КТ или МРТ с контрастом
- УЗИ с желчегонным завтраком (для выявления дискинезии)
- Билиосцинтиграфия (радиоизотопное исследование)
- ЭРПХГ (эндоскопическая ретроградная панкреатохолангиография)
- Посев желчи
- Рентгенография органов брюшной полости
- Дуоденальное зондирование
- Эндоскопическое ультразвуковое исследование (эндоУЗИ)
Холецистит – лечение у взрослых
Как и другие заболевания, холецистит требует своевременного лечения. Общие принципы терапии холецистита:
- Применение антибиотиков
- Назначение диеты
- Лечение симптомов
- Применение физиотерапии
![365_2.jpg]()
Для комплексной лекарственной терапии применяются следующие типы препаратов:
- Антибиотики
- Ферменты для облегчения пищеварения
- Спазмолитики
- Противовоспалительные средства (нестероидные)
- Прокинетики (для обеспечения корректной работы ЖКТ)
- Средства, содержащие бифидо-и лактобактерии
- Желчегонные препараты
Также рекомендуется применять физиотерапевтические процедуры и пройти санаторно-курортное лечение.
При холецистите лечение обострения может быть хирургическим в случае невозможности снятия острого воспаления медикаментами. В такой ситуации пораженная часть желчного пузыря удаляется.
Холецистит – это воспаление желчного пузыря. Сопровождается нарушением работы желчевыводящей системы и выраженным застоем желчи. Статистически составляет 10-12% случаев среди заболеваний органов пищеварительной системы и чаще всего проявляется у лиц женского пола в возрасте после 40 лет.
Диагностикой и лечением этого заболевания занимается гастроэнтеролог.
![холецистит]()
Холецистит – это воспаление желчного пузыря. Сопровождается нарушением работы желчевыводящей системы и выраженным застоем желчи. Статистически составляет 10-12% случаев среди заболеваний органов пищеварительной системы и чаще всего проявляется у лиц женского пола в возрасте после 40 лет.
Диагностикой и лечением этого заболевания занимается гастроэнтеролог.
Холецистит – что это за болезнь?
Если желчь длительное время лишена естественного оттока, она застаивается и воздействует на эпителий внутренних стенок, нарушая его барьерную функцию. В результате патогенные микроорганизмы легко проникают в полость органа, начинают активно размножаться и вырабатывать токсины, которые вызывают местное повышение уровня гистаминов. Возникает воспалительный процесс с отеком и болевым синдромом. Повышенная активность лейкоцитов в зоне поражения приводит к появлению гнойных и даже гангренозных изменений в тканях, которые в отсутствии лечения распространяются на более глубокие слои желчного пузыря и прилегающие органы.
Причины заболевания
Основная причина патологии – инфекционное поражение и нарушение оттока желчи. В роли патогенного возбудителя выступают стафилококк, стрептококк, кишечная палочка, вирусы гепатита, лямблии и даже круглые черви. Они проникают в область желчного пузыря через кровь и лимфу, провоцируя воспаление.
Нарушения желчного оттока могут вызвать:
- желчнокаменная болезнь (у взрослых сопровождает холецистит в 80-95% случаев);
- дискинезия желчевыводящих путей – ослабление эвакуаторной функции желчного пузыря;
- дислипидемии (нарушения жирового обмена);
- аномалии строения и различные новообразования, которые затрудняют дренаж желчи – кисты, опухоли, рубцы, сужения и искривления протоков;
- дисфункция клапанов;
- дисхолия – изменение состава желчи с увеличением ее вязкости;
- злоупотребление алкоголем и курением — провоцируют спазм и дискинезию ЖВП;
- гормональные изменения — снижают тонус гладкой мускулатуры.
Среди факторов воспаления отдельно стоит упомянуть аллергические реакции и хронические заболевания пищеварительной и эндокринной систем – диабет, гастрит, панкреатит. В частности, панкреатобилиарный рефлюкс – заброс ферментов поджелудочной железы в желчный пузырь – провоцирует развитие ферментативного холецистита.
Симптомы заболевания проявляются на фоне психологических нагрузок, неправильного питания, гиподинамии.
Внимание! В мегаполисах развитых стран диагноз «холецистит» имеет тенденцию к омоложению. Это вызвано нездоровым образом жизни и высоким уровнем постоянного стресса среди работающего населения.
Виды холецистита, их симптомы и признаки
Общий симптомокомплекс при холецистите представлен набором характерных синдромов:
- болевой – боль локализована в правом подреберье, может быть острого или ноющего характера;
- диспептический – тошнота, рвота, плотный налет на языке, отрыжка, метеоризм, нарушения стула;
- воспалительно-интоксикационный – повышение температуры от субфебрильной до 39 С, лихорадка, озноб, усиленное потоотделение;
- аллергический синдром в виде зуда и кожных высыпаний – характерен для паразитарных форм холецистита;
- астено-вегетативный – слабость, подавленность, раздражительность, бессонница;
- желтушный – механическая желтуха с изменением цвета кожных и слизистых покровов, глазных склер.
Упомянутые синдромы холецистита зависят от формы, типа и стадии заболевания.
Классификация холецистита
По активности проявления холецистит может быть:
- острый – с ярким течением и выраженной симптоматикой; характерна высокая интоксикация с приступообразным болевым синдромом;
- хронический – вялотекущий, с мягким проявлением симптомов (температура может отсутствовать, боль легкая, ноющая, тошнота не выражена, рвоты нет).
По наличию конкрементов:
- калькулезный – с камнями в полости желчного пузыря; встречается в 90% случаев заболевания; часто провоцирует обострения с желтушным синдромом, коликами, интоксикацией;
- некалькулезный – бескаменный холецистит; объединяет примерно 10% случаев; характерен в основном для молодежи.
По проявлению патологического процесса:
- катаральный – легкое течение с благоприятным прогнозом;
- флегмонозный и гнойный – острый воспалительный процесс с высоким риском осложнений;
- гангренозный – выраженные деструктивные изменения с некрозом тканей;
- смешанный.
Внимание! Холецистит имеет сходную клиническую картину с аппендицитом, панкреатитом, язвенной болезнью, пиелонефритом и рядом других заболеваний, поэтому самостоятельная диагностика и лечение недопустимы и очень опасны!
Осложнения холецистита:
- холангит – воспаление желчных протоков;
- дуоденит – воспаление двенадцатиперстной кишки;
- реактивный гепатит;
- эмпиема желчного пузыря – скопление гноя в полости органа;
- лимфаденит – воспаление прилегающих лимфоузлов;
- разрыв пузыря;
- появление свищей и гангренозных участков;
- перитонит — воспаление брюшины.
Как проходит диагностика
![лечение холецистита]()
Обследование включает визуальный осмотр со сбором анамнеза и вынесением предварительного диагноза, а также комплекс лабораторно-инструментальных методик для получения более полной картины состояния.
Лабораторные методики:
- общий анализ мочи;
- общий анализ крови для выявления воспаления – уровень лейкоцитов и нейтрофилов, СОЭ;
- биохимический анализ крови – уровень билирубина, щелочной фосфатазы, АСТ, АЛТ и др.;
- биохимическое исследование желчи – содержание белков, иммуноглобулинов, билирубина, пищеварительных ферментов;
- бакпосев желчи с определением инфекционного возбудителя;
- микроскопия желчи – проверяют наличие микролитов, кристаллов билирубина и холестерина, клеток эпителия и коричневых пленок, лейкоцитов, слизи;
- анализ на сахар, липидограмма, тест на уровень панкреатической амилазы выявляют сопутствующие заболевания – сахарный диабет, панкреатит, липидемии и пр.;
- иммуноферментный анализ (ИФА) на антитела к паразитам (лямблиям, гельминтам);
- копрограмма.
Инструментальные методики используют для уточнения диагноза и в качестве вспомогательных мер при лабораторных исследованиях:
- УЗИ определяет размеры пузыря, наличие деформаций и конкрементов в протоках и полости;
- ЭКГ – для дифференциальной диагностики с инфарктом миокарда;
- эзофагогастродуоденоскопия – для исключения патологий в верхних отделах ЖКТ;
- холецистография (рентген желчного пузыря) и гепатобилисцинтиграфия (радиоизотопное исследование) выявляют мельчайшие конкременты и незначительные пороки желчевыводящих путей;
- КТ или МРТ с контрастом – выявляют изменения мягких тканей;
- панкреатохолангиография – для оценки состояния поджелудочной железы;
- дуоденальное зондирование – для забора пищеварительных соков, желчи.
Список методик может изменяться и дополняться. В тяжелых случаях, когда неинвазивные методы обследования не дают полной картины, используют лапароскопическую диагностику.
Холецистит: лечение острой и хронической формы
Терапия заболевания имеет 4 основных направления:
- Устранение или ослабление симптомов;
- Воздействие на причину заболевания;
- Восстановительная терапия органа;
- Коррекция образа жизни для профилактики рецидивов.
В этих целях применяют медикаментозное лечение, физиотерапию, диетическое питание, хирургические методы лечения.
Важно! При острой форме заболевания в первые дни назначают щадящее голодание с внутривенным питанием организма. Это позволяет разгрузить гепатобилиарную систему.
Медикаментозная терапия включает следующие классы препаратов:
- антибиотики;
- спазмолитики;
- обезболивающие средства;
- НПВС для ликвидации воспалительного процесса;
- пищеварительные ферменты;
- желчегонные средства;
- пре- и пробиотики;
- прокинетики – для восстановления естественной эвакуаторной функции желчного пузыря и его протоков.
Препараты назначают в комплексе, с поправками на общее состояние пациента. Если диагностирован хронический холецистит, терапия антибиотиками проводится только в стадии обострения.
Физиотерапию используют при выходе из острой формы, в основном при лечении некалькулезной патологии. Назначают:
- УВЧ;
- амплипульс;
- диатермию;
- индуктотермию;
- микроволновую терапию;
- озокеритовые аппликации;
- ЛФК.
В период ремиссии большое внимание уделяют курортно-санаторному лечению с применением щелочных минеральных вод.
![холецистит]()
Хирургическое лечение панкреатита используют на стадии обострения при наличии выраженных деструктивных изменений или обширного гнойного процесса. Холецистостомию (дренирование) применяют для откачивания инфицированной желчи, чаще всего ее проводят методом лапароскопии. Холецистэктомию (удаление желчного пузыря) проводят открытым способом или с использованием лапароскопа.
Диетическое питание для каждого пациента разрабатывают индивидуально. Основой служит диета №5 по Певзнеру. Основные правила:
- Продукты перед употреблением измельчают.
- Из рациона удаляют раздражающие ингредиенты: острое, специи, соленья и маринады, растения с высоким содержанием эфирных масел (репа, редька, чеснок, мята, мелисса), чай, кофе, газировку.
- Избегают жареной пищи и животных жиров, включая жирные сорта мяса, сливочное масло, жирный творог и сливки, сало, копчености, ливер, колбасы; при калькулезном холецистите исключают яичные желтки и ограничивают количество растительных масел – их желчегонное действие может спровоцировать приступ колики.
- Стараются ограничить содержание бродильных продуктов – бобовых, капусты, свежих фруктов, сладостей.
Питание должно быть дробным, не менее 5-6 раз в день с потреблением большого количества чистой негазированной воды – 1,5-2 литра.
Читайте также: