Дают ли больничный при ларингите
Опубликовано: 24.05.2026
В России становится всё больше людей, которые получают статус «выздоровевших» после COVID-19. На самом деле, о полном выздоровлении можно говорить не во всех случаях. Коронавирус наносит удар по различным органам и системам человека, может вызвать самые серьёзные осложнения и привести к тяжелым последствиям.
Как часто следует обследоваться таким пациентам? На какие изменения в состоянии своего здоровья следует обратить самое пристальное внимание и как самостоятельно понять, что вам необходима медицинская помощь?
COVID-19 способен вызывать тяжелые осложнения со стороны сердца, легких, мозга, почек, сосудов и других жизненно важных систем и органов человека. Оказалось, что последствия коронавирусной инфекции не менее опасны, чем сама инфекция. Если упустить их развитие, они могут привести к серьёзным осложнениям.
Все вирусные пневмонии могут иметь отдаленные последствия. Прежде всего, это – легочный фиброз, приводящий к значительной потере трудоспособности, вплоть до инвалидности.
Коронавирус очень коварен. Сегодня можно наблюдать такие ситуации: онкологический пациент готовится к плановой операции и обследуется. Ему проводят КТ («никаких изменений»); делают мазок из ротоглотки на коронавирус («вирус не обнаружен»). Ему проводят операцию, и после неё пациенту становится хуже. Снова проводят КТ и обнаруживают в легких картину «матового стекла».
Получается, что методы диагностики не всегда позволяют определить наличие вируса в организме?
Это означает, что всем нам надо пристально следить за своим здоровьем, особенно тем, кто перенес вирусную пневмонию. Участки уплотнения легочной ткани со временем могут превратиться в очаги фиброза – плотную ткань, которая «не дышит». Врачи не исключают, что переболевшие
COVID-19 до конца жизни будут страдать одышкой даже при минимальных физических нагрузках. Пораженные легкие не смогут давать организму нужное количество кислорода. Такие структурные изменения в легких потребуют длительного восстановления.
Поэтому в течение года людям, перенесшим COVID-19, нужно сделать несколько контрольных КТ с измерением плотности легочной ткани. Если по итогам исследования выявляется, что участки уплотнения легочной ткани сохраняются или расширяются, необходимо действовать. В программу реабилитации таких пациентов необходимо включить не только дыхательную гимнастику, но и физиотерапию, ингаляции и комплекс аэробных упражнений. Хороший эффект дает плавание.
COVID-19 провоцирует развитие аритмий, декомпенсацию сердечной деятельности и даже возникновение инфаркта миокарда. Людям с заболеваниями сердца следует принять меры по предупреждению заражения COVID-19, а в случае ухудшения состояния здоровья, немедленно обратиться к врачу.
У переболевших COVID-19 отмечаются длительные сбои иммунитета. Снижение уровня лимфоцитов в крови, которое может носить как временный, так и длительный характер, является типичным симптомом у пациентов, перенесших коронавирусную инфекцию. Однако, и после выздоровления у пациентов могут отмечаться изменения в количестве клеток крови, отвечающих за защитные функции организма. Лимфопения (стойкое снижение лимфоцитов крови) – типичный симптом у пациентов с COVID-19 (даже через 4-11 недель после выздоровления).
Российские специалисты заявляют, что SARS-CоV-2, в отличие от вируса иммунодефицита человека, не может размножаться в лимфоцитах. Поэтому сбои в иммунитете могут носить обратимый характер.
В период заболевания COVID-19 выделительная система больного за счет кислородного голодания перестает справляться со своими функциями, не происходит детоксикации крови. На этом фоне развиваются полиорганная недостаточность и многочисленные отеки тканей внутренних органов. Именно такая критическая ситуация может привести к летальному исходу в момент болезни и заставляет обратить серьезное внимание на нефрологические осложнения после выздоровления. Нефрологические осложнения на фоне COVID-19 характерны не для каждого человека, а только для тех, кто имеет ослабленный иммунитет или основное заболевание, не связанное с коронавирусной инфекцией (нефриты, мочекаменная болезнь, заболевания мочеполовой системы воспалительного характера) и др. Важно отметить, что COVID-инфекция необязательно приводит к нефрологическим осложнениям. Это зависит от иммунитета пациента, общего состояния его здоровья, правильно подобранного для него лечения и четкой организации врачебного и лабораторного контроля за его показателями в периоде реабилитации.
К вирусу восприимчивы не только клетки эпителия (слизистой оболочки) органов дыхания, но и клетки тканей ЦНС. Поэтому побочным эффектом такого воздействия оказываются нарушения деятельности ЦНС, неврологические и психические расстройства. Особенно это касается тех пациентов, которых подключали к аппаратам ИВЛ (искусственной вентиляции легких). Так называемый ПИТ-синдром (после интенсивной терапии) проявляется у таких больных нарушениями психики. Человек становится тревожным, у него появляются посттравматическое стрессовое расстройство, депрессия, ухудшается память, внимание, скорость мышления, падает скорость реакций, возникают трудности с обучением, привычной работой и выполнением повседневных задач.
При COVID-19 увеличивается риск возникновения нарушений свертываемости крови, что приводит к инсультам и отеку легких. Минимум, у половины больных коронавирусной пневмонией впоследствии возможны тромботические осложнения. Тромбы закупоривают кровеносные сосуды, которые питают различные органы – легкие, мозг, сердце. Это повышает риск развития легочной эмболии, инсульта, инфаркта, тромбоза глубоких вен. Как долго сохранится повышенная свертываемость крови у переболевших COVID-19, пока не ясно.
У многих пациентов после полного исчезновения клинических симптомов заболевания сохраняется «озноб» вне зависимости от температуры окружающей среды (даже в жаркую погоду). «Мурашки на теле» часто принимают за повторное заражение. У пациентов в результате действия вируса и частичного нарушения кровообращения из-за спазма кровеносных сосудов в головном мозге страдает центр терморегуляции. Пока невозможно определить, постоянное ли это нарушение или временное. Возможно, часть повреждений может иметь необратимый характер. Таким пациентам можно порекомендовать чаще употреблять теплое питье (особенно ягодные и травяные чаи).
У детей в результате коронавирусной инфекции может развиться синдром Кавасаки (некротизирующий системный васкулит с преимущественным поражением средних и мелких артерий). Наиболее часто ему подвержены младенцы и дети до пяти лет, но возможны и исключения. Новый опасный синдром встречается и у детей старшего возраста, сопровождается повышенной температурой, сыпью, отеками, поражениями кожи, глаз, сердца и сосудов, а также инфекционно-токсическим шоком. Синдром опасен поражением артерий с возможным образованием аневризм, тромбозов и разрывов стенок кровеносных сосудов.
Поскольку основная масса переболевших COVID-19 в настоящее время ещё только проходит курс реабилитации, пока неизвестно, какие серьезные последствия для здоровья каждого из них принесла перенесенная ими коронавирусная инфекция. Но уже сейчас специалистам становится понятно, что здоровье переболевших COVID-19 не будет прежним даже у тех пациентов, которые перенесли болезнь в легкой или бессимптомной форме. Никто не застрахован от возможных осложнений. Поэтому особенно странным на этом фоне выглядит желание некоторых людей поскорее перенести коронавирусную инфекцию и таким образом приобрести столь желанный ими иммунитет к этому заболеванию.
С целью профилактики коронавирусной инфекции и её серьезных осложнений специалисты рекомендуют вести здоровый образ жизни, укреплять иммунитет, соблюдать правила личной и общественной гигиены и четко выполнять предписания в отношении соблюдения масочно-перчаточного режима, дистанцирования в условиях постепенного ослабления введенных на период пандемии строгих ограничительных мер, основанных на глубоком анализе конкретной санитарно-эпидемиологической обстановки в том или ином регионе, и возможностью их ужесточения вновь в случае её ухудшения.
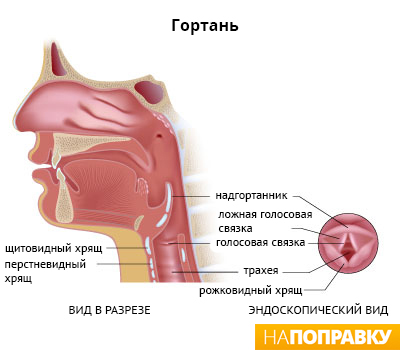
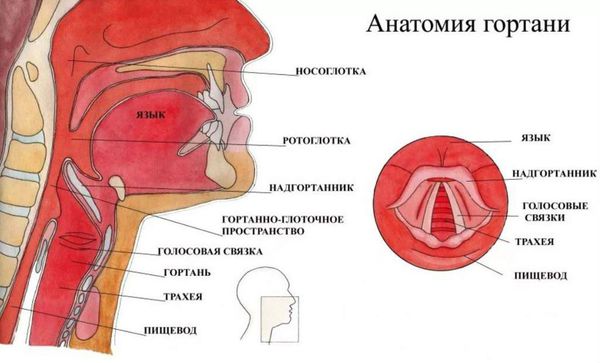
Гортань — верхняя часть дыхательного пути в виде трубки, которая соединяется с трахеей (дыхательным горлом).
Выпуклость на передней части горла, которую называют также адамовым яблоком или кадыком, — это выступ гортани. Гортань выполняет 3 основные функции:
- помогает проводить воздух в трахею при дыхании;
- действует как своего рода клапан, закрывая трахею при глотании, чтобы пища или жидкость не попали в дыхательные пути;
- содержит голосовые связки, которые вибрируют при прохождении через них воздуха, формируя голос.
Ларингит проявляется першением в горле, осиплостью голоса и сухим кашлем. Чаще всего причиной ларингита становится вирусное заболевание (например, простуда) или чрезмерное напряжение голосовых связок при говорении или пении. Такой ларингит обычно проходит быстро и без лечения.
В отдельных случаях ларингит могут вызывать курение, злоупотребление алкоголем или аллергическая реакция. Тогда симптомы могут сохраняться значительно дольше, и требуется медицинская помощь.
Симптомы ларингита
В большинстве случаев ларингит начинается остро, состояние ухудшается в течение 2-3 дней, а затем, постепенно становится легче. Спустя неделю человек выздоравливает. Однако случается и затяжное течение ларингита, когда симптомы не проходят неделями и даже месяцами.
Наиболее распространенные симптомы ларингита:
- охриплость голоса;
- дискомфорт при разговоре;
- боль в горле;
- небольшое повышение температуры;
- постоянное першение в горле.
Осиплость и охриплость голоса держаться наиболее долго и могут сохраняться даже спустя неделю, когда остальные симптомы уже прошли. В редких случаях ларингит сопровождается отеком гортани, что вызывает затруднение дыхания. Такое осложнение чаще встречается у маленьких детей, так как их гортань короче и уже.
Ларингит часто протекает совместно с другими заболеваниями, такими как простуда, грипп, воспаление слизистой оболочки глотки (фарингит) или тонзиллит (воспаление миндалин). Поэтому у вас могут также появиться и другие симптомы этих болезней, такие как головная боль, увеличенные шейные лимфоузлы, насморк, боль при глотании, чувство усталости и ощущение, что вам нездоровится.
Вам следует немедленно обратиться к врачу вызвать скорую помощь, позвонив с домашеного телефона 03 или с мобильного 911, 112, если у вас или вашего ребенка затруднено дыхание.
Причины ларингита
Причиной ларингита чаще всего является инфекционное заболевание или повреждение гортани, в результате чего развивается воспаление и отек тканей.
Вирусные заболевания, например, простуда или грипп, являются наиболее распространенным видом инфекционных заболеваний, связанным с острым ларингитом. Реже встречаются следующие виды инфекционных заболеваний:
- заболевания, вызванные бактериями, например, дифтерия;
- грибковые инфекционные заболевания, например, стоматит (кандидозный) — поражение слизистой оболочки ротовой полости или аспергиллез — инфекционное заболевание, при котором поражаются кожа, слизистые оболочки, а также внутренние органы.
Считается, что грибковому ларингиту наиболее подвержены люди, чья иммунная система была ослаблена в результате таких заболеваний как ВИЧ, воздействия химиотерапии или лечения стероидами. Ларингит, вызванный вирусным, грибковым или бактериальным заболеванием иногда называют инфекционным ларингитом.
Другой причиной возникновения ларингита может быть чрезмерное напряжение голосовых связок, если долго говорить, кричать или громко петь. Когда голосовые связки напряжены, они вибрируют чаще, чем нужно. Такая чрезмерная вибрация может повредить поверхность связок, вызывая их воспаление. В этом случае ларингит называется механическим.
Среди менее распространенных причин механического ларингита:
- непосредственная травма гортани — например, вдыхание охлажденного воздуха, повреждение в результате несчастного случая или спортивная травма;
- длительный кашель;
- постоянное покашливание, чтобы прочистить горло.
Помимо инфекционного заболевания и повреждения гортани, причиной ларингита может стать:
- курение и злоупотребление алкоголем, что может вызывать пересыхание и воспаление гортани; — затекание желудочной кислоты из желудка в пищевод, которое может вызвать воспаление вашей гортани;
- аллергическая реакция, например, на пыль, дым, химические вещества и токсины.
Описанные выше причины чаще вызывают хронический, то есть длительный ларингит.
Диагностика ларингита
Если вам требуется медицинская помощь, обратитесь к терапевту (педиатру для ребенка), он обсудит с вами возможные причины заболевания, в том числе:
- чрезмерное напряжение голосовых связок;
- курение;
- злоупотребление алкоголем;
- аллергию.
Ларингоскопия
Ларингоскопия — это исследование гортани с помощью тонкой трубки с видеокамерой и источником света (эндоскопа), которую вводят в горло через нос или рот. С помощью этого исследования ЛОР-врач определяет, есть ли повреждение гортани. Доктор может попросить вас говорить или петь во время обследования гортани, чтобы точнее определить причину ларингита.
Проводимая через нос ларингоскопия не причиняет боль, но все же может доставить определенные неудобства, а трубка может вызвать рвотный рефлекс. Чтобы этого избежать используется местная анестезия. Она должна помочь притупить эти ощущения.
При проводимой через рот ларингоскопии применяется общий наркоз. Это означает, что во время обследования вы будете спать. Скорее всего, вас отпустят домой в тот же день, хотя в некоторых случаях рекомендуется остаться в больнице на ночь.
Обследование на предмет рака гортани
Отоларинголог, возможно, захочет убедиться, что ваши симптомы не являются следствием рака гортани.
Рак гортани встречается довольно редко, но важно как можно быстрее поставить положительный или отрицательный диагноз, потому что чем раньше рак гортани будет диагностирован, тем эффективнее будет его лечение.
- компьютерная томография (КТ) — делается серия рентгеновских снимков, которые собираются компьютером в подробный трехмерный образ вашего горла;
- магнитно-резонансная томография (МРТ) — при помощи сильных магнитных полей и радиоволн делается детализированное изображение внутренней поверхности вашего горла;
- биопсия — во время ларингоскопии берется образец ткани для анализа на наличие раковых клеток.
Другие обследования при ларингите
Также могут быть проведены и другие исследования:
- кожный тест на аллергию для определения аллергии на те или иные вещества;
- рентген груди и шеи на предмет любых отклонений, таких как необычное сужение или отек гортани.
Лечение ларингита
В большинстве случаев ларингит проходит в течение недели без лечения. Однако вы можете ускорить выздоровление, выполняя следующие действия:
- не курите, не дышите дымом, пылью и чрезмерно сухим воздухом;
- пейте много жидкости, в частности, воды (но воздержитесь от алкоголя и напитков, содержащих кофеин), даже если глотать больно — так вы избежите обезвоживания;
- обезболивающие, такие как парацетамол или ибупрофен, могут облегчить головные боли, боль в горле и снять жар (детям до 16 принимать аспирин не рекомендуется);
- чтобы снять боль в горле, полощите его теплой соленой водой или специальным средством, отпускаемым без рецепта, или рассасывайте пастилки от кашля, хотя они не имеют действия непосредственно на гортань;
- ментоловая ингаляция и увлажнение воздуха может смягчить и прочистить ваши дыхательные пути;
- по возможности старайтесь молчать и при необходимости говорить только тихим голосом, но не шепотом, так как от этого ваша гортань может напрягаться еще больше.
Обратитесь к врачу, если ваши симптомы не прошли в течение 3 недель.
В некоторых случаях возможно вылечить первопричину ларингита, например:
- заболевания, вызванные бактериями (но не вирусные заболевания) можно лечить антибиотиками;
- если ларингит вызван курением или злоупотреблением алкоголем, может помочь прекращение курения или сокращение потребления алкоголя;
- гастроэзофагеальный рефлюкс (ГЭРБ) можно лечить лекарствами, чтобы сократить количество кислоты, вырабатываемой желудком;
- если ларингит вызван аллергией, вы можете избегать контакта с веществом, вызывающим аллергию, или принимать так называемые антигистаминные препараты — лекарства, которые контролируют реакцию вашего организма на такое вещество;
- если ларингит вызван перенапряжением голоса, вам может помочь голосовая терапия (см. ниже).
Голосовая терапия — это вид речевой и языковой терапии, который включает изучение того, как вы пользуетесь голосом и как это может содействовать вашим симптомам. Вы можете получить информацию и рекомендации о том, что можно сделать и какие следует выполнять упражнения для того, чтобы предотвратить дальнейшее повреждение вашей гортани.
Профилактика ларингита
Так как причиной ларингита часто являются распространенные инфекционные заболевания, такие как простуда и грипп, предотвратить его не всегда возможно. Однако существуют меры, помогающие снизить вероятность заболевания, в том числе:
- соблюдайте правила гигиены: мойте руки перед едой и после нее, а также после посещения туалета;
- избегайте контакта с больными людьми, особенно если вы склонны к ларингиту;
- избегайте раздражающих веществ, таких как дым и пыль, в особенности если вы болеете простудой или другим заболеванием дыхательных путей;
- не курите;
- не превышайте допустимой нормы потребления алкоголя. В неделю допускается употреблять 14 стандартных доз алкоголя для мужчин и 7 стандартных доз для женщин. Условная доза алкоголя — это 18 мл чистого спирта, который содержится в бутылке светлого пива стандартной крепости, в 45 мл крепких алкогольных напитков или в бокале вина (150 мл);
- не имейте привычки прочищать горло путем покашливания, так как гортань от этого может воспалиться (попробуйте вместо этого сглатывать слюну);
- спите на высокой подушке, чтобы защитить гортань от кислотного рефлюкса (желудочно-пищеводного рефлюкса) из желудка;
- не кричите и не пойте громко и долго — если вы регулярно перенапрягаете голос, важно пройти соответствующее обучение, чтобы не причинить вреда гортани;
- ежегодно делайте прививку от гриппа, если ваш врач рекомендует ее.
К какому врачу обратиться при ларингите?
С помощью сервиса НаПопрваку вы можете найти хорошего отоларинголога (ЛОР-врача) или выбрать надежную ЛОР-клинику, прочитав отзывы о ней.
Возможно, Вам также будет интересно прочитать


Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Что такое острый ларингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
Острый ларингит — острое воспалительное заболевание слизистой оболочки гортани длительностью до трёх недель. Проявляется болями в горле при глотании и попытке говорить, изменением голоса (осиплостью, хрипотой), лающим кашлем, затруднённым дыханием (стридором), а также возможным повышением температуры тела и ухудшением самочувствия [1] .
Причины острого ларингита могут быть инфекционными (связанными с патогенными микроорганизмами) и неинфекционными (асептическими).
Инфекционные причины:
- Вирусы (70 % случаев ларингита) — чаще всего риновирусы, респираторно-синцитиальный вирус (RSV), аденовирус, грипп A или B, вирус парагриппа типа 1 и 2. Гораздо реже ларингит вызывают вирусы герпеса, Эпштейна — Барр, Коксаки, ВИЧ — эти возбудители, как правило, поражают людей с ослабленным иммунитетом [8] .
- Бактерии — чаще всего гемофильная палочка типа В (22-35 %). Этот же возбудитель вызывает опасное для жизни заболевание — эпиглоттит ( воспаление области надгортанника и окружающей его клетчатки) . Также причиной ларингита могут быть бета-гемолитический стрептококк, мораксела катаралис (2-10 %) и золотистый стафилококк (MRSA) — до 33 %. Другие бактериальные инфекции гораздо реже вызывают острый ларингит: респираторные хламидии и микоплазмы, коклюш, сифилис, туберкулёз, дифтерия[10] .
Неинфекционные причины:
- Травма (физическая или фонотравма). Фонотравма может быть вызвана криком или пением, а также интубацией трахеи. К физической относится тупая или проникающая травма гортани и аспирация (вдыхание) инородного тела. Очень важно исключать аспирацию инородного тела, особенно у детей. Инородные предметы часто не замечают, пропускают и ошибочно диагностируют рецидивирующий хронический ларингит [9] .
- Аллергия. Острый аллергический ларингит (в виде анафилаксии и ангионевротического отёка) возникает после повторного воздействия причинно-значимого аллергена и может быстро стать опасным для жизни. Чаще всего причинами аллергического отёка гортани являются:
- пища (молоко, орехи, морепродукты, рыба, соя, пшеница);
- пыльца различных растений;
- лекарства;
- косметика, парфюмерия, бытовая химия;
- укусы насекомых;
- животные.
Если острый ларингит вызван вирусной инфекцией, то больной заразен для окружающих примерно 3-7 дней.
Факторы риска острого ларингита:
- Профессиональное использование голоса (певцы, актёры, учителя). или употребление наркотиков [14] .
- Дыхание ртом. .
- Иммуносупрессивные состояния. Снижение иммунитета возможно, например, на фоне неправильного использования ингаляционных кортикостероидов для лечения бронхиальной астмы или при длительных курсах антибиотиков. В таких случаях часто возникает грибковый ларингит (кандидоз гортани). Некоторые грибковые поражения (бластомикоз, гистоплазмоз, кокцидиоидомикоз, криптококкоз и аспергиллёз) чаще всего встречаются у пациентов с иммуносупрессивными заболеваниями ( ВИЧ, лучевой болезнью и др.) [15] .
- Приём медикаментов: бисфосфонаты (могут вызвать химический ларингит), ингибиторы ангиотензинпревращающего фермента (могут вызвать кашель), антигистаминные, мочегонные, антихолинергические средства (могут оказать раздражающее действие на слизистую оболочку), антипсихотики, в том числе атипичные (могут быть связаны с дистонией гортани).
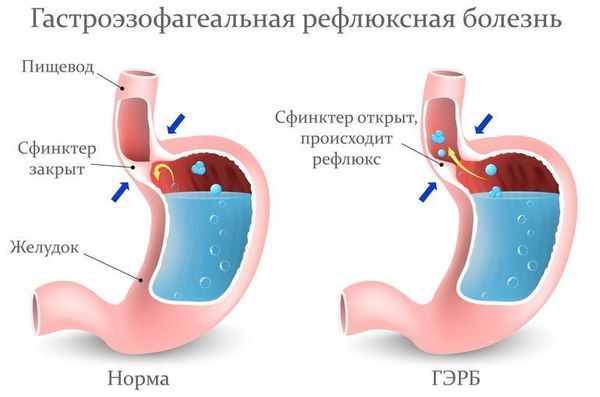
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — патология развивающаяся вследствие заброса кислого содержимого желудка и двенадцатиперстной кишки в пищевод. Происходит химическое раздражение слизистой оболочки гортани заброшенным рефлюктатом. Проявляется охриплостью голоса по утрам, постоянным покашливанием, жжением и "застреванием" пищи в глотке. Зарегистрирована примерно у 10-12,5 % пациентов, посещающих отоларингологов. Кроме того, заболевание отмечается более чем у 50 % пациентов, которые жаловались на нарушение голоса [13] .
В Великобритании частота встречаемости острого ларингита в 2011 году составляла 5,9 случаев на 100 тыс. человек в неделю, независимо от возраста [30] .
В РФ заболеваемость острым ларингитом среди взрослых в 2008 году составляла 17,6 случаев на 10 тыс. населения с последующим значительным ростом до 90,6 случаев на 10 тыс. в 2009 году. В структуре всей патологии гортани чаще всего встречается острое воспаление, на долю которого, по литературным данным, приходится 30-35 %. Однако согласно официальной отчётности за 2008-2011 годы, диагноз острый ларингит встречался более чем в 90 % случаев. Максимальные уровни заболеваемости среди детей также приходятся на острое воспаление гортани: 61 случай на 10 тыс. населения в 2008 году, 330 случаев — в 2011 году [29] .
Симптомы острого ларингита
- дисфония — хрипота, осиплость, которая может иметь форму напряжённого либо слабого голоса или афонию (полное отсутствие голоса);
- сухой лающий кашель (американцы говорят "как у тюленя");
- одышка из-за нарушения проходимости дыхательных путей (встречается в тяжёлых случаях заболевания);
- дисфагия (нарушение глотания);
- одинофагия (ощущение боли во время прохождения пищи по пищеводу);
- сухость, боль и ощущение комка в горле;
- зуд горла.
При инфекционном процессе возможно сочетание с лихорадкой, насморком и нарушением общего самочувствия [3] .
Патогенез острого ларингита
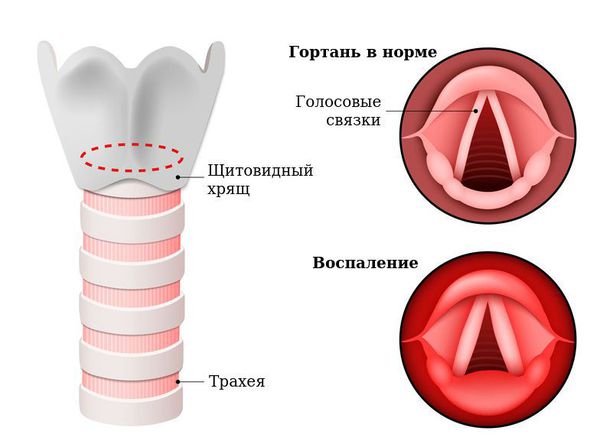
Гортань (Larynx) — это условная граница, разделяющая верхние и нижние дыхательные пути. Это своеобразный музыкальный инструмент в человеческом организме, дарующий голос. Он построен по принципу аппарата движения — в нём есть скелет (хрящи гортани) и его соединения (связки и суставы). На этом каркасе есть две полосы мышц (голосовые связки), которые тянутся вдоль верхней части дыхательной трубки (трахеи). Движения и вибрации этих мышц позволяют говорить, петь и шептать.
Кроме голосообразующей функции гортань выполняет ещё и защитную функцию. Когда мы глотаем, гортань закрывает свой вход, чтобы пища и жидкости попадали в пищевод, а не в дыхательные пути [4] .
Вне зависимости от причины, воспаление вызывает отёк голосовых связок и сужение просвета между ними. Возникает распад белков, что приводит к повышению осмотического и онкотического давления в повреждённых тканях. Из-за разницы в давлении в область повреждения устремляется жидкость, что приводит к появлению отёков. В слизистой оболочке гортани появляются изменения:
- Катаральные (связанные с воспалением слизистых оболочек): гиперсекреция слизистых желёз, отёк, покраснение. Наблюдаются п ри вирусных инфекциях.
- Выраженные отёчные — при аллергии.
- Инфильтративные (скопление в тканях организма клеток с примесью крови и лимфы) — характерны для новообразований и химических поражений (при воздействии кислот, щёлочей и других едких жидкостей);
- Гнойные — при бактериальных инфекциях [5] .
В ответ на раздражители слизистая оболочка гортани начинает продуцировать слизь, которая также может закупоривать дыхательный просвет, как пробка. Слизь образуется специальными клетками, которые называются бокаловидными. Они располагаются в слизистой оболочке и подслизистых железах. Слизь служит для защиты эпителиальных клеток от инфекционных агентов, аллергенов и раздражающих веществ. Именно поэтому курильщики страдают постоянным кашлем с отхождением мокроты. Увеличение секреции слизи в дыхательных путях — это маркер многих распространённых заболеваний, таких как ОРВИ или аллергия.
Голосовые связки из-за отёка слизистой утолщаются и не могут колебаться, голос меняется, становится осипшим или вовсе исчезает. В тяжёлых случаях связки могут практически смыкаться, вызывая одышку, шумное сиплое дыхание из-за невозможности сделать вдох. Такое состояние называется стенозом гортани, другое название — ложный круп (от шотландского "croup" — каркать). Это жизнеугрожающее состояние, которое характеризуется лающим кашлем, часто сопровождается инспираторной одышкой (затруднённым вдохом) и охриплостью голоса. Обычно наблюдается у детей в возрасте 6-36 месяцев, чаще всего на фоне переносимой вирусной инфекции: парагриппа — 50 %, гриппа — 23 %, аденовирусной инфекции — 21 %, риновирусной инфекции — 5 % [6] .
Классификация и стадии развития острого ларингита
По характеру возбудителя:
- бактериальный;
- вирусный;
- грибковый;
- специфический.
Виды острого ларингита:
- Флегмонозный ларингит — острый ларингит с образованием абсцесса (скоплением гноя) . Проявляется резкими болями при глотании и попытке говорить, лихорадкой, а также образованием инфильтрата в тканях гортани.
- Острый хондроперихондрит гортани — острое воспаление хрящей гортани.
Формы острого ларингита:
- Катаральный. Проявляется дисфонией, охриплостью голоса, першением, саднением и сухостью в горле при нормальной или субфебрильной температуре (37,1-38,0 °C). Иногда больные жалуются на сухой кашель, который в дальнейшем сопровождается отхаркиванием мокроты.
- Отёчный. Процесс не ограничивается слизистой оболочкой, а распространяется на глубжележащие ткани (мышечный аппарат, связки, надхрящницу). Пациенты жалуются на боль, усиливающуюся при глотании, выраженную хрипоту и осиплость голоса, высокую температуру, плохое самочувствие. Характерно появление кашля с отхаркиванием густой слизисто-гнойной мокроты. Возможно нарушение дыхания. Регионарные лимфатические узлы уплотнены, болезненны при пальпации (прощупывании).
- Флегмонозный. Боль становится сильнее, нарастает температура, ухудшается общее состояние, затрудняется дыхание, вплоть до асфиксии.
- Инфильтративный. Определяют значительную инфильтрацию, покраснение, увеличение в объёме и нарушение подвижности поражённого отдела гортани. Часто обнаруживается фибринозный налёт.
- Абсцедирующий — острый ларингит с образованием абсцесса. Проявляется резкими болями при глотании и фонации, которые распространяются на ухо. Также характерно повышение температуры тела и наличие плотного инфильтрата в тканях гортани [7] .
Осложнения острого ларингита
- Жизнеугрожающая обструкция верхних дыхательных путей, требующая неотложного врачебного вмешательства в дыхательные пути, такого как трахеотомия или интубация.
- Распространение воспалительных изменений на здоровые дыхательные пути — трахею, бронхи и лёгкие.
- Хронический ларингит. Развивается из-за повторяющегося острого ларингита или длительных воспалительных процессов в носу, его придаточных пазухах или глотке. Хронический ларингит может негативно повлиять на физическое здоровье, качество жизни, психологическое благополучие и профессиональную деятельность, если не будет должным образом лечиться. Такие пациенты обязательно должны наблюдаться у отоларинголога и фониатра, т. к. практически все хронические ларингиты являются предраковыми состояниями [22][30] .
- Стойкое нарушение голоса, особенно при хроническом ларингите.
- Гнойные осложнения в виде флегмоны шеи и абсцессов [21] .
Диагностика острого ларингита
Диагностика основывается на жалобах пациента на осиплость голоса, лающий кашель и хрипоту. Врач обязательно должен подробно опросить больного и выяснить, есть ли у него одышка, была ли травма незадолго до обращения и др.
Далее следует провести физикальный осмотр и определить, нет ли воспаления соседних участков — миндалин, глотки или носа. Воспаление часто говорит о наличии инфекционного заболевания.
Возможно проведение вокальной оценки с использованием специальных шкал, например шкалы GRBAS:
- Grade — общая тяжесть имеющихся нарушений.
- Roughness — грубость/изломанность голоса.
- Вreathiness — одышка.
- Asthenia — астеничность, слабость голоса.
- Strain — напряжение.
Каждый симптом оценивается отдельно:
- 0 класс — нормально;
- 1 класс — лёгкая степень;
- 2 класс — средняя степень;
- 3 класс — высокая степень.
Есть более простая шкала:
- 1 класс — субъективно нормальный голос;
- 2 класс — лёгкая дисфония;
- 3 класс — умеренная дисфония;
- 4 класс — тяжёлая дисфония;
- 5 класс – афония (полное отсутствие голоса).
Проведение ларингоскопии — внешнего осмотра гортани и дыхательных путей зеркалом.
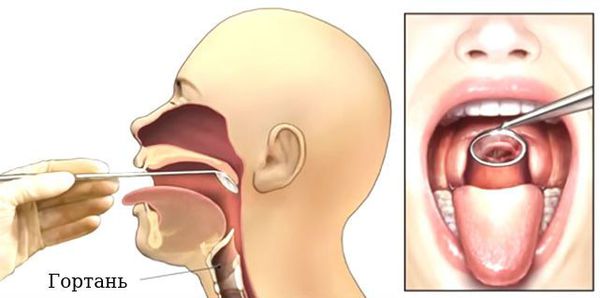
При необходимости используется ларингоскоп — эндоскопический прибор, позволяющий оценить отёк голосовых связок, скопление слизи, покраснение слизистой оболочки гортани и различные образования [17] [18] .
Ларингоскопия обязательна к выполнению, если:
- симптомы сохраняются более трёх недель;
- есть настораживающие признаки, такие как стридор (свистящее, шумное дыхание), курение, потеря веса, нарушение акта глотания [19] ;
- недавняя операция на шее, эндотрахеальная интубация, проведение лучевой терапии.
Жёсткая ларингоскопия (под общим наркозом) проводится в случае подозрения на атипичное поражение (узелки, полипы, предраковые или злокачественные новообразования), а также когда необходима биопсия.
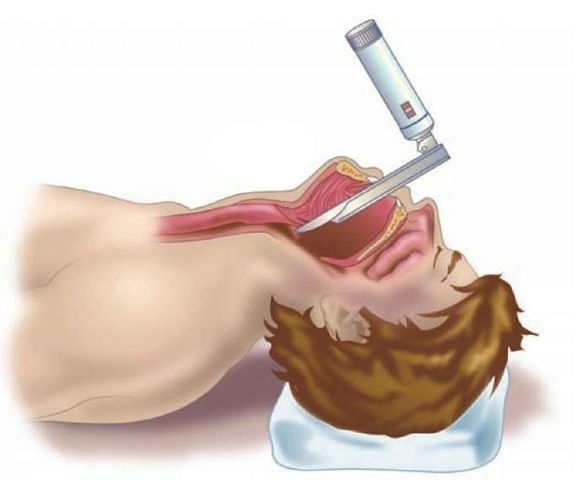
Возможно обнаружение при биопсии гортани эозинофилов (клеток, часто участвующих в реализации аллергического воспаления). В этом случае необходимо проведение комплексного обследования — эндоскопии дыхательных путей в сочетании с аллергологическими тестами и обследованием желудочно-кишечного тракта [20] . У 33 % больных с выявленными эозинофилами в гортани обнаруживали эозинофильный эзофагит — воспаление пищевода с преобладанием эозинофилов.
Пациентам с подозрением на ГЭР (гастроэзофагиальный рефлюкс) и ГЭРБ (гастроэзофагеальную рефлюксную болезнь) необходимо проконсультироваться у гастроэнтеролога и провести дообследование (ФГДС и пр.).
Лабораторное обследование назначается по показаниям, чаще всего это клинический анализ крови и анализ на С-реактивный белок для уточнения причины заболевания, возможно проведение аллерготестирования. КТ и МРТ являются вспомогательными методами, используются в случае неясного диагноза.
Лечение острого ларингита
Лечение зависит от причины, выявленной в ходе сбора анамнеза, а также от результата ларингоскопии. Как будет проходить лечение, амбулаторно или стационарно, в каждом случае решается индивидуально. Это напрямую зависит от степени тяжести, длительности заболевания и выраженности дыхательной недостаточности.
Лечение любого ларингита обычно включает в себя гигиену голоса:
- Голосовой отдых (молчание от нескольких часов до нескольких дней, исключая шепот).
- Системное увлажнение — использование в помещениях увлажнителей воздуха. Локальное увлажнение слизистых оболочек — проведение ингаляций физиологическим 0,9 % раствором через небулайзер [24] .

Вирусный ларингит обычно не требует специфического лечения, так как часто проходит самостоятельно через несколько дней. Рутинное назначение антибиотиков для лечения ларингита не рекомендуется [25] .
При появлении острого стенозирующего ларинготрахеита на фоне ОРВИ показано проведение ингаляций суспензией будесонида из расчёта 0,5-2 мг через компрессорный небулайзер [28] .
Чтобы предотвратить пересушивание гортани, рекомендовано обильное питьё, жевательная резинка без сахара. Парацетамол или ибупрофен помогут облегчить боль и сбить высокую температуру. Полоскания горла, таблетки и спреи для местного применения не облегчают болезненность в гортани и будут полезны лишь при сопутствующем фаринготонзиллите. Необходимо избегать всего, что раздражает гортань: сигаретного дыма, кофеина, алкоголя, сухого жаркого воздуха и др.
Лечение бактериального ларингита требует назначения антибиотикотерапии (как местной — ингаляционной, так и системной). Желательно подбирать лекарства после уточнения возбудителя и определения его чувствительности к препаратам.
Лечение грибкового ларингита. Выбор лекарственного средства зависит от возбудителя и его чувствительности, возможно использование нистатина, кетоконазола, флуконазола, итраконазола, амфотерицина B.
Лечение острого аллергического ларингита с анафилаксией должно оказываться немедленно. Доврачебная помощь больному:
- Необходимо убрать причину (аллерген).
- Уложить больного на спину, приподняв ноги, беременных женщин стоит укладывать на левый бок.
- Вызвать неотложную скорую помощь.
- Оценить функцию дыхательных путей, кровообращения и уровень сознания.
- Ввести адреналин внутримышечно, если это необходимо для контроля симптомов и стабилизации артериального давления.
- По возможности наладить венозный доступ и начать инфузионную терапию с помощью физиологического раствора.
- Антигистаминные препараты являются дополнительной терапией.
Лечение рефлюкс-ларингита включает комплекс мероприятий:
- изменение в питании (исключение кислых и других раздражающих продуктов) и образе жизни (отказ от курения и употребления алкоголя);
- налаживание режима дня и отдыха;
- применение антацидных препаратов (снижают кислотность в верхних отделах пищеварительного тракта);
- применение ИПП (ингибитора протонной помпы) один или два раза в день [26] .
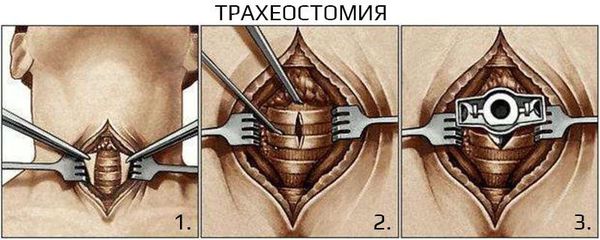
Хирургическое лечение не рекомендовано при неосложнённом течении ларингита. Проведение экстренных хирургических вмешательств необходимо при осложнённых формах и жизнеугрожающих состояниях, например при крайне выраженном стенозе гортани, эпиглоттите и абцессе. Проводят трахеостомию или инструментальную коникотомию [27] .
Прогноз. Профилактика
Острый ларингит без осложнений имеет благоприятный прогноз и проходит в течение 1-2 недель. При осложнённых формах (стенозах, гнойных процессах) необходимо оказание экстренной помощи и проведение хирургического лечения для спасения жизни. В некоторых случаях острый ларингит может перейти в хронический из-за индивидуальных особенностей патофизиологии пациента, сопутствующих заболеваний (например, сахарного диабета) или не проведённого своевременно лечения.

Самый главный признак острого ларингита (воспаления гортани и голосовых связок) – это осиплость, охриплость голоса и лающий болезненный кашель. Чаще всего острый ларингит является следствием острой респираторной вирусной инфекции (ОРВИ).
Почему острый ларингит заслуживает особого внимания?
Острый ларингит это заболевание, которое нельзя оставлять без внимания, надеясь на «авось», тем более нельзя во время воспаления голосовых связок продолжать работать, особенно людям «голосовых специальностей» (актеры, дикторы, журналисты, учителя, врачи и т.д.) Надо помнить, что к голосовому аппарату надо относиться очень бережно, так как человек очень социален, а основное средство коммуникации – это голос. Обязательно обратитесь к ЛОР врачу для осмотра голосовых связок, назначения лечения и выписки листа нетрудоспособности.
Наиболее частые симптомы острого ларингита:
Возможно боли в горле;
Осиплость или охриплость голоса;
Лающий, часто болезненный кашель.
Почему при остром ларингите необходимо брать больничный лист?
Воспаление голосовых связок – это однозначное показание для выписки листа нетрудоспособности, особенно для людей, вынужденных во время рабочего процесса много общаться, в том числе по телефону. Это связано с тем, что во время воспаления голосовые связки очень легко травмировать.
Почему во время воспаления голосовые связки легко травмировать?
Истинных голосовых связки две. В покое они находятся на достаточно большом расстоянии друг от друга, образуя треугольник с широким основанием и сближаясь только в области передних концов (в месте их соединения), при этом край каждой голосовой связки свободен.
При формировании звука (и при кашле) голосовые связки сближаются и соприкасаются. Во время воспаления края голосовых связок отечны, воспалены и очень легко травмируются при голосообразовании, а также при кашле, что может не только усилить их воспаление, увеличить длительность процесса восстановления голосовых связок, но и способствовать хронизации воспаления и провоцировать появление доброкачественных новообразований по краю голосовых связок, огрублению края голосовых связок и как следствие изменение, огрубение голоса. Поэтому так важно сохранять молчание во время их воспаления, сохраняя безопасное расстояние между голосовыми связками, избегая их травматизации.
Как долго необходимо соблюдать «голосовой режим» после острого ларингита?
Слабость голосовых связок и травматичность их обычно сохраняются еще в течении двух недель после восстановления голоса и в этот период также важно соблюдать «голосовой режим»: не петь, не кричать, голос не повышать, громко не разговаривать. Как можно больше давать голосовым связкам отдохнуть (молчать).
Что делать, если у Вас симптомы острого ларингита?
Обратиться в специализированную ЛОР клинику на консультацию к врачу оториноларингологу, который проведет эндоскопическую диагностику носоглотки, глотки и гортани, осмотрит голосовые связки, назначит медикаментозное и процедурное лечение.
Какие возможности восстановления гортани и голосовых связок предлагает «ЛОР клиника номер 1»:
Вливание лекарственных веществ в гортань (специальным инструментом производится орошение непосредственно голосовых связок, что позволяет значительно быстрее снять отек, воспаление, разжижает слизь, обволакивающую голосовые связки, способствуя их очищению без болезненного кашля);
УЗОЛ-терапия глотки и гортани (аппаратное орошение лекарственными растворами, с одновременным озвучиванием ультразвуком, для более быстрого купирования отека и воспаления, обладает выраженным обезболивающим эффектом);
Инфракрасный лазер (проводится чрезкожно, обладает достаточной глубиной проникновения, улучшает микроциркуляцию крови в сосудах, кровоснабжающих гортань и голосовые связки, оказывает бактерицидный и противовоспалительный эффект);
Магнитотерапия (усиливает эффект от одномоментно проводимых процедур, улучшает кровоснабжение, обладает иммуномоделирующим эффектом, усиливает воздействие лекарственной терапии в том числе антибиотикотерапии в очаге воспаления);
Электрофорез на область гортани с отхаркивающими и противовоспалительными лекарственными средствами (чрезкожное введение лекарственных препаратов с помощью электротоков в очаг воспаления, с целью снятия воспаления, разжижения и выведения мокроты).
Если у Вас на фоне острого вирусного заболевания осип голос, обязательно проконсультируйтесь у специалиста врача оториноларинголога. Берегите свой голос и профилактируйте осложнения!

![]()
ГОРБАЧЁВА АННА ДМИТРИЕВНА
ДЕТСКИЙ И ВЗРОСЛЫЙ ЛОР-ВРАЧ ВЫСШЕЙ КАТЕГОРИИ
Стаж лор-врачём 30 лет
Приём детей. Приём взрослых.
ЛОР онлайн консультация через 10 минут
с момента обращения пациента
Онлайн консультация по Viber/WhatsApp/Telegram/Skype/Imo , email
онлайн консультации 8:00-23:00 (GMT +2:00) 7 дней в неделю
Стоимость онлайн консультации 3 50 грн
Запись на консультацию : тел/ viber/whatsapp +38-0635920038
К онсультация в клинике 55 0 грн., процедуры от 4 0 грн. Прайс >>
г. Киев, ул. Круглоуниверситетская, 3-5. Печерский район центр, Крещатик
Время работы клиники: Пн-Пт 8:00-20:00, Сб 8:00-18:00

Острый ларингит (острое воспаление гортани)
Острый ларингит сравнительно редко развивается как самостоятельное заболевание. Обычно он является симптомом ОРВИ (гриппа, аденовирусной инфекции, парагриппа), при которой в воспалительный процесс вовлекается также слизистая оболочка носа и глотки, а иногда и нижних дыхательных путей (бронхи, легкие). В том случае, когда воспалительные явления наиболее выражены в гортани, говорят об изолированном остром ларингите. На первом месте среди причин развития острого ларингита находятся респираторные вирусы. Бактерии (стафилококки, стрептококки) также могут вызывать острый ларингит, при этом заболевание может протекать как самостоятельное или в сочетании с ОРВИ.
Бактерии могут находиться на слизистой оболочке и не вызывать заболевания. Они становятся патогенными под влиянием различных внешних факторов: термическое раздражение, как местное (употребление очень горячей или очень холодной пищи), так и общее (переохлаждение организма); злоупотребление спиртным и табаком; перенапряжение голосового аппарата; воздействие пыли, пара, газов. К внутренним факторам относится, прежде всего, нарушение обмена веществ и ослабление организма, при которых отмечается повышенная чувствительность слизистой оболочки гортани даже к слабовыраженным раздражителям.
Симптомы и течение: начало заболевания внезапное при общем хорошем состоянии или небольшом недомогании. Температура тела остается нормальной или немного повышается. Появляется ощущение сухости, жжения, царапанья, щекотания, инородного тела в гортани, изредка отмечается болезненность при глотании, иногда – частый мучительный судорожный кашель. Голос вначале быстро утомляется, затем становится хриплым, сиплым, иногда возникает афония - расстройство, когда у голоса отсутствует звучность, но при этом сохраняется шепотная речь. Сухой кашель сменяется влажным, происходит отделение большого количества вначале слизистой, затем слизисто-гнойной мокроты.
При ларингоскопии – осмотре гортани с помощью специального зеркала, видна покрасневшая и отекшая слизистая оболочка гортани, голосовые складки розовые или ярко-красные, утолщены.
Обычно диагноз устанавливается после проведения ларингоскопии.
Лечение: проводится ЛОР-врачом в поликлинике. В том случае, если острый ларингит возникает на фоне ОРВИ, назначается домашний постельный режим. Во всех остальных случаях лечение проводится без освобождения от работы. Исключение составляют лица голосоречевых профессий: педагоги, артисты, дикторы, которым выдается больничный лист при остром ларингите, протекающем даже при нормальной температуре тела и ненарушенном общем состоянии.
Больным рекомендуется строгий голосовой режим, т.е. не рекомендуется разговаривать вообще. При необходимости лучше разговаривать как можно тише, обязательно на выдохе, но не шепотом. При разговоре шепотом увеличиваются ложные голосовые складки (складки преддверия), разговаривать становится еще труднее, голос сильнее сипнет и становится глуше. Запрещается прием горячей, холодной и острой пищи, спиртных напитков и курение.
При избытке густых вязких выделений показаны отхаркивающие средства: Туссин, Мукалтин, Пертуссин, Сироп солодкового корня, Стоптуссин, а также средства, разжижающие вязкую мокроту: АЦЦ-лонг 1таблетка в сутки, Флуимуцил 600мг-шипучие таблетки, 1 таблетка в сутки; Бромгексин; Солвин; Амброксол.
Для разжижения слизи и ликвидации сухости нужно принимать щелочные минеральные воды (боржом) в теплом виде или пополам с теплым молоком.
Хороший противовоспалительный эффект дает местное применение тепла в виде паровых ингаляций и согревающих полуспиртовых компрессов на область шеи. В лечении острого ларингита используются отвлекающие процедуры: горячие ножные ванны, горчичники на икроножные мышцы и грудную клетку.
Для лечения острого ларингита успешно применяется антибиотик местного действия в форме аэрозоля – Биопарокс, обычная дозировка составляет 4 вдыхания аэрозоля через рот каждые 4 часа, продолжительность лечения – 10 дней. Препарат не применяется у детей до трех лет, так как имеется риск возникновения ларингоспазма.
Применяются также вливания в гортань лекарственных веществ (инстилляции) с помощью гортанного шприца, эту процедуру проводит врач. Для вливаний используют растворы антибиотиков, суспензию гидрокортизона.
Copyright © 2002 -20 1 9. ЛОР врач Горбачёва Анна Дмитриевна . Все права защищены. При использовании материалов сайта информация об авторе и ссылка на сайт обязательна!
Статьи носят информационный характер и не являются прямым руководством к действию.
Для постановки или уточнения вашего диагноза обратитесь к врачу.
Не занимайтесь самолечением! Это может привести к осложнениям и непоправимым изменениям вашего здоровья.
Анализы, диагностические исследования, процедуры и медикаментозное лечение назначает только врач.
Читайте также:

