Дают ли больничный при уретрите
Опубликовано: 24.05.2026
В советский период гонорейному уретриту дали меткое название «глазная половая болезнь», потому что, заразившись при половом контакте, мужчины вскоре плакали от боли во время мочеиспускания, им было совсем не до шуток. Симптомы сегодняшнего гонококкового воспаления мочеиспускательного канала стали мягче, а сам возбудитель устойчивее к лекарствам.
Наш эксперт в этой сфере: Нагибина Маргарита Васильевна Врач-инфекционист, д.м.н.
Как лечат гонорейный уретрит?
Это не самая частая инфекция мочевыделительной системы россиян, актуальнее неспецифические уретриты, вызываемые большим разнообразием представителей микрофлоры. Несмотря на эпизодические сообщения об обнаружении суперустойчивой к антибиотикам гонореи, в большинстве случаев вылечить её не сложнее, чем неспецифическое воспаление уретры.
Сегодня используются короткие курсы антибиотиков группы цефалоспоринов 3 поколения, как в инъекциях, так и таблетками. Правильно подобранный препарат в нужной дозе избавляет от возбудителя уже на вторые сутки.
Фторхинолоновый антибиотик ципрофлоксацин сегодня утратил лидерство по эффективности, кроме того обнаружено его неблагоприятное действие на сухожилия и связки. Тем не менее, при недостаточной эффективности цефалоспоринов, его тоже используют, как и альтернативные препараты группы левофлоксацин и офлоксацин.
Неправильно подобранный препарат и самолечение гарантируют рецидив заболевания, до проявления которого пациент является источником инфекции для всех половых партнеров. Не надейтесь на «авось» и рекомендации «бывалых», обратитесь за помощью в Центр урологии и андрологии. Анонимность – наше профессиональное кредо.
Достаточно ли при уретрите одних антибиотиков?
Часто гонококк живет в связке с хламидией, это состояние называется гонококковохламидийный уретрит, поэтому одновременно проводится лечение хламидиоза доксициклином или эритромицином.
Трихомонаду успешно лечат метронидазолом и аналогичными препаратами, она тоже часто оказывается компаньонкой указанных инфекционных агентов.
Возможно местное использование антисептиков, которые вводятся в мочеиспускательный канал только специалистом во избежание его механического повреждения и ожога воспаленной слизистой.
У женщин антибактериальные препараты сильно изменяют микрофлору половых путей, поэтому легко присоединяются грибы, и видимого улучшения не происходит, посему сразу в комбинацию вводят противогрибковые препараты общего и местного действия.
Чем лечится неспецифический уретрит?
Острая инфекция лечится антибиотиками до выяснения конкретного возбудителя, на что может уйти несколько дней. Используется эмпирическая терапия – назначается препарат широкого спектра, то есть убивающий большинство возможных инфекционных агентов. После бактериологического анализа лечение корректируется – вводится препарат, к которому выявляется самая высокая чувствительность.
Часто слизистую мочевыводящего канала обсеменяют микоплазма и уреаплазма, причем отсутствие у простейших микроорганизмов клеточной стенки делает их весьма устойчивыми к лекарствам, поэтому требуется не один, а комбинация лекарственных средств, каждое их которых имеет свои противопоказания и осложнения.
Чувствительность возбудителей европейских и американских уретритов совсем не тождественна реакции российских штаммов, и американские стандарты терапии не всегда помогают российским пациентам.
Специалисты клиники Медицина 24/7 строго следуют клиническим рекомендациям, учитывая специфические характеристики «российских» инфекционных возбудителей и их «национальную» реакцию на лечение, что позволяет достичь экспертных результатов в излечении.
Как лечат рецидив?
У каждого десятого пациента острый уретрит возвращается в срок от 30 до 90 дней - это персистирующая инфекция или рецидив заболевания. Часто при застарелой инфекции обнаруживают генитальную микоплазму, но оптимальных рекомендаций по терапии пока не создано.
Как обследуют и лечат эту категорию пациентов, мировым медицинским сообществом не определено, потому что не было достаточных и серьезных клинических исследований. В большинстве случаев возникает необходимость в комбинированной антибактериальной терапии. В этой ситуации большую роль играет личный клинический опыт специалиста и возможность клиники выполнять точные и сложные анализы на выявление широкого спектра возбудителей.
В клинике Медицина 24/7 разработана стройная диагностическая программа и альтернативная терапия рецидивирующей инфекции, минимизирующая вероятность хронизации патологического процесса и развития осложнений. Если Вы устали от недомогания и вялотекущих патологических проявлений, обратитесь за помощью к специалисту Центра урологии и андрологии.
До середины прошлого века уретритом называлось воспаление мочеиспускательного канала, вызываемое только гонококками, никаких других уретритов не было, пока в 1954 не появилась клиническая нужда выделить «негонококковый», к которому причислены все воспаления, вызываемые другими микроорганизмами. Сегодня есть в номенклатуре хламидийный и просто неспецифический, а также «прочие уретриты».
Какими бывают уретриты?
Кроме классификации по причине заболевания – гонококковый и негонококковый уретрит - выделяют свежий или острый с длительностью заболевания не более двух месяцев и хронический или резидуальный. Причем российские и зарубежные используют собственную терминологию, так «острым» наши соотечественники обозначают выраженность симптомов заболевания.
Хронический уретрит подразделяют на персистирующий, когда после месячного лечения продолжает беспокоить воспаление. Рецидивирующий, когда на фоне лечения симптомы уходят полностью и вновь возвращаются не позже трёх месяцев.
Уретриты - неразрешимая проблема урологии: встречаются часто, но изучены плохо. Даже при отсутствии симптомов может иметь место немое заболевание. В Центре урологии клиники Медицина 24/7 можно сделать анализы, которые с максимальной долей вероятности скажут здоровы ли вы или носите скрытую инфекцию.
Как передаётся инфекция?
Как любая половая инфекция эта тоже передается при сексуальном контакте, чаще источником заражения становятся женщины, поскольку в большинстве случаев не чувствуют симптомов болезни.
От заражения до появления клинических симптомов время четко не определено, более-менее можно предположить время инфицирования гонококком, но не прочими возбудителями неспецифических воспалений мочеиспускательного канала. При вирусном заражении может пройти несколько месяцев.
Симптомы уретрита у женщин
Женский мочеиспускательный канал небольшой протяженности и почти всегда в нем проживают микроорганизмы – сапрофиты, слизистая как бы привыкает к присутствию чего-либо живого и мало реагирует на нового возбудителя. Женская инфекция протекает с незначительными проявлениями, в некоторых случаях - совсем без признаков заболевания, и только жалобы полового партнера заставляют пройти обследование. Именно поэтому передающиеся половым путем инфекции имеют такое широкое распространение.
Основной симптом заболевания – выделения из уретры и режущие боли при мочеиспускании, которых в большинстве случаев либо не бывает, либо они нивелируются и принимаются женщиной за банальную молочницу.
Не бывает такого, чтобы один половой партнер болел уретритом, а второй был абсолютно здоровым. Выявить скрыто протекающее заболевание помогут специалисты клиники Медицина 24/7.
Симптомы уретрита у мужчин
Мужская уретра уже и длинней, и на двух третях практически стерильна. Поэтому инфекция сопровождается выраженными болями при мочеиспускании, воспалительным отеком и покраснением выходной части канала – губок. Появляются гноевидные выделения из мочеиспускательного канал, которые могут кристаллами засыхать на головке полового члена. Первая порция мочи может помутнеть от смешивания с гнойным отделяемым стенок канала.
При распространении инфекции вверх, ближе к шейке мочевого пузыря, патологического отделяемого становится меньше, но учащаются мочеиспускания. Может быть зуд в канале, слипание губок и их выворот наружу.
При хроническом уретрите симптомы выражены ещё меньше.
Какая профилактика возможна?
Использование презервативов – лучший способ защитить себя от любой инфекции, передающейся половым путем. При незащищенном контакте и сомнениях в его «чистоте», следует обратиться к врачу-дерматовенерологу, который распишет программу сдачи анализов.
Частота классических венерических заболеваний, к коим справедливо можно отнести и гонококковый уретрит, зависит от уровня жизни в стране, и ныне эти болезни уступили лидерство банальным воспалительным процессам мочеиспускательного канала, нередко инициируемым обычной для здорового человека – сапрофитной микрофлорой, активизирующейся при снижении иммунитета.
Какие причины уретрита считаются классическими?
Классика жанра - гонорейный уретрит, заносимый в человека Neisseria gonorrhoeae или гонококком, и хламидийный, возбуждаемый простейшим микроорганизмом Chlamydia trachomatis. Оба агента передаются половым путем, оба прекрасно сосуществуют на одной и той же анатомической территории.
Неклассические возбудители инфекций мочеполовой системы – уреаплазма и микоплазма тоже сексуально обусловленные инфекции. Эти простейшие вредители были открыты не так давно, что связано со сложностями выявления мельчайшего размера представителей микрофлоры. По всей вероятности, не новоявленные инфекционные агенты, а скрытно присутствовавшие в органах интимной зоны многих поколений человечества и не обнаруживаемые из-за несовершенства диагностики. При простоте строения они очень устойчивы к лекарствам, что помогает распространению в мире людей.
И третий агент в этой группе – трихомонада.
Возбудители генетически настроены на скрытную жизнедеятельность и избегание гибели от лекарств. Прием антибиотика по совету товарища – плохой выбор, вынуждающий возбудителя инфекции спрятаться ещё глубже. Обратитесь за помощью в Центр урологии и андрологии и Ваши проблемы станут нашей заботой.
Часто встречаемые современные причины уретрита
Сегодня гонококковые уретриты нечастое клиническое явление, их опережают неспецифические воспаления: бактериальные и вирусные. Из бактерий часто обнаруживаются стрептококки, стафилококки, и обычные человеческие обитатели: кишечная палочка и грибы.
Негонококковое воспаление развивается при травме мочеиспускательного канала, к примеру, спускающимся из почки камнем, или на измененной аллергией слизистой, или на фоне застоя венозной крови. То есть для его развития требуется повреждение покровного эпителия и за счёт этого снижение местного иммунитета.
Причины воспаления не так очевидны, как может показаться, и только сложные анализы могут обнаружить все инфекционные агенты. В клинике Медицина 24/7 делают не все подряд исследования, а только то, что нужно в конкретном случае, наш выбор – оптимальная диагностика.
Может ли стать причиной уретрита воспаление другого органа?
Воспаления мочеиспускательного канала преимущественно мужская болезнь, несмотря на то, что у женщин в уретре не бывает стерильности, поэтому часто возникают циститы, но не уретриты. Две верхние трети мужского канала совершенно чисты от какой-либо флоры, что не помогает его слизистой выстоять против атаки внедрившихся микроорганизмов, а ещё он длинный и изгибающийся, и это облегчает его колонизацию микроорганизмами.
Изначально возникшее в канале воспаление – первичный уретрит, но нередко встречается спустившаяся из почек при пиелонефрите или мочевого пузыря при цистите инфекция – вторичный уретрит. Поэтому совсем не обязательно, что причиной заболевания становится половая «прикосновенность», можно заболеть и без секса. В большинстве случаев этиологический фактор неспецифического воспаления уретры остается неизвестным.
Обследование показано при жалобах на боли и выделения из мочеиспускательного канала или наличии клинических симптомов: покраснении слизистой наружного отдела уретры с выворотом её из-за отека наружу. Необходимо пройти диагностику всем половым партнерам пациента, поскольку не во всех случаях могут наблюдаться симптомы заболевания, что совершенно не исключает латентное – скрытое носительство инфекции.
Простейшие микроорганизмы хламидии и гонококки имеют особенность не проявлять себя в женском организме, тогда как трихомонады предпочитают скрытное пребывание в мужской мочеполовой системе.
Какое обследование будет оптимальным в каждом конкретном случае, известно специалистам клиники Медицина 24/7, обратитесь за советом в Центр урологии и андрологии.
Особенно значимую роль профессиональная индивидуальность играет при интерпретации сомнительных анализов. В клинике Медицина 24/7 субъективизм в оценке критериев заболевания низведен до минимального, наши специалисты видят только то, что существует и ничего лишнего. Обратитесь в Центр урологии и андрологии за помощью по телефону
Возможна ли диагностика уретрита по анализу мочи?
Анализ мочи – стандарт обследования пациента с подозрением на уретральную инфекцию. Делается обычный анализ мочи и двух или трех стаканная проба, когда пациент порциями мочится в три пробирки: первая порция считается мочой из канала. В моче выявляется число лейкоцитов, при увеличении в 400 раз их должно быть более 10 клеток в поле зрения.
Выполняется качественный тест на фермент эстеразу, которая присутствует только в нейтрофильной группе лейкоцитов. Если тест-полоска меняет окраску, то в моче наверняка больше 10 лейкоцитов, и правомочен вывод о воспалении уретры.
Кроме того, можно сделать посев мочевого осадка на питательную среду, а после смотрят, что вырастает и к каким лекарствам чувствительно.
Какая ещё диагностика подтверждает уретрит?
Критерием воспаления будет обнаружение под микроскопом возбудителя в соскобе с уретры или большое число лейкоцитов – участников воспаления. При тысячекратном увеличении микроскопа для выставления уретрита достаточно обнаружить более 5 лейкоцитов в поле зрения.
Посев соскоба из мочеиспускательного канала на питательную среду, аналогично мочевому осадку, через несколько суток даст рост колоний возбудителя – это бактериологический анализ.
Гонококки и трихомонады живут внутри клеток, их хорошо видно при определенной окраске клеток. При полимеразной цепной реакции или ПЦР выявляется ДНК инфекционного агента - очень точный метод диагностики практически всех известных возбудителей передающихся половым путем инфекций.
Можно делать анализы на всех известных возбудителей, но лучше делать только то, что действительно нужно, достаточное и не избыточное обследование можно пройти в клинике Медицина 24/7.
Какая инструментальная диагностика используется при уретрите?
При остром уретрите эндоскопическое и рентгенологическое контрастное обследование уретры противопоказано, так как усугубит проявления заболевания. Сегодня разрешающая способность аппарата ультразвукового исследования (УЗИ) позволяет не только получить изображение мочевыводящих путей в реальном времени, но и оценить толщину тканей. На первом этапе диагностики всего вышесказанного бывает вполне достаточно.
Диагностика уретрита при кажущейся математической точности очень зависима от «точки зрения» врача-лаборанта: смогли ли он увидеть то, что есть на самом деле, как оценил микроскопическую находку, не принял ли одно за другое.
Материал подготовлен врачом-инфекционистом клиники «Медицина 24/7», доктором медицинских наук Нагибиной Маргаритой Васильевной.
В России становится всё больше людей, которые получают статус «выздоровевших» после COVID-19. На самом деле, о полном выздоровлении можно говорить не во всех случаях. Коронавирус наносит удар по различным органам и системам человека, может вызвать самые серьёзные осложнения и привести к тяжелым последствиям.
Как часто следует обследоваться таким пациентам? На какие изменения в состоянии своего здоровья следует обратить самое пристальное внимание и как самостоятельно понять, что вам необходима медицинская помощь?
COVID-19 способен вызывать тяжелые осложнения со стороны сердца, легких, мозга, почек, сосудов и других жизненно важных систем и органов человека. Оказалось, что последствия коронавирусной инфекции не менее опасны, чем сама инфекция. Если упустить их развитие, они могут привести к серьёзным осложнениям.
Все вирусные пневмонии могут иметь отдаленные последствия. Прежде всего, это – легочный фиброз, приводящий к значительной потере трудоспособности, вплоть до инвалидности.
Коронавирус очень коварен. Сегодня можно наблюдать такие ситуации: онкологический пациент готовится к плановой операции и обследуется. Ему проводят КТ («никаких изменений»); делают мазок из ротоглотки на коронавирус («вирус не обнаружен»). Ему проводят операцию, и после неё пациенту становится хуже. Снова проводят КТ и обнаруживают в легких картину «матового стекла».
Получается, что методы диагностики не всегда позволяют определить наличие вируса в организме?
Это означает, что всем нам надо пристально следить за своим здоровьем, особенно тем, кто перенес вирусную пневмонию. Участки уплотнения легочной ткани со временем могут превратиться в очаги фиброза – плотную ткань, которая «не дышит». Врачи не исключают, что переболевшие
COVID-19 до конца жизни будут страдать одышкой даже при минимальных физических нагрузках. Пораженные легкие не смогут давать организму нужное количество кислорода. Такие структурные изменения в легких потребуют длительного восстановления.
Поэтому в течение года людям, перенесшим COVID-19, нужно сделать несколько контрольных КТ с измерением плотности легочной ткани. Если по итогам исследования выявляется, что участки уплотнения легочной ткани сохраняются или расширяются, необходимо действовать. В программу реабилитации таких пациентов необходимо включить не только дыхательную гимнастику, но и физиотерапию, ингаляции и комплекс аэробных упражнений. Хороший эффект дает плавание.
COVID-19 провоцирует развитие аритмий, декомпенсацию сердечной деятельности и даже возникновение инфаркта миокарда. Людям с заболеваниями сердца следует принять меры по предупреждению заражения COVID-19, а в случае ухудшения состояния здоровья, немедленно обратиться к врачу.
У переболевших COVID-19 отмечаются длительные сбои иммунитета. Снижение уровня лимфоцитов в крови, которое может носить как временный, так и длительный характер, является типичным симптомом у пациентов, перенесших коронавирусную инфекцию. Однако, и после выздоровления у пациентов могут отмечаться изменения в количестве клеток крови, отвечающих за защитные функции организма. Лимфопения (стойкое снижение лимфоцитов крови) – типичный симптом у пациентов с COVID-19 (даже через 4-11 недель после выздоровления).
Российские специалисты заявляют, что SARS-CоV-2, в отличие от вируса иммунодефицита человека, не может размножаться в лимфоцитах. Поэтому сбои в иммунитете могут носить обратимый характер.
В период заболевания COVID-19 выделительная система больного за счет кислородного голодания перестает справляться со своими функциями, не происходит детоксикации крови. На этом фоне развиваются полиорганная недостаточность и многочисленные отеки тканей внутренних органов. Именно такая критическая ситуация может привести к летальному исходу в момент болезни и заставляет обратить серьезное внимание на нефрологические осложнения после выздоровления. Нефрологические осложнения на фоне COVID-19 характерны не для каждого человека, а только для тех, кто имеет ослабленный иммунитет или основное заболевание, не связанное с коронавирусной инфекцией (нефриты, мочекаменная болезнь, заболевания мочеполовой системы воспалительного характера) и др. Важно отметить, что COVID-инфекция необязательно приводит к нефрологическим осложнениям. Это зависит от иммунитета пациента, общего состояния его здоровья, правильно подобранного для него лечения и четкой организации врачебного и лабораторного контроля за его показателями в периоде реабилитации.
К вирусу восприимчивы не только клетки эпителия (слизистой оболочки) органов дыхания, но и клетки тканей ЦНС. Поэтому побочным эффектом такого воздействия оказываются нарушения деятельности ЦНС, неврологические и психические расстройства. Особенно это касается тех пациентов, которых подключали к аппаратам ИВЛ (искусственной вентиляции легких). Так называемый ПИТ-синдром (после интенсивной терапии) проявляется у таких больных нарушениями психики. Человек становится тревожным, у него появляются посттравматическое стрессовое расстройство, депрессия, ухудшается память, внимание, скорость мышления, падает скорость реакций, возникают трудности с обучением, привычной работой и выполнением повседневных задач.
При COVID-19 увеличивается риск возникновения нарушений свертываемости крови, что приводит к инсультам и отеку легких. Минимум, у половины больных коронавирусной пневмонией впоследствии возможны тромботические осложнения. Тромбы закупоривают кровеносные сосуды, которые питают различные органы – легкие, мозг, сердце. Это повышает риск развития легочной эмболии, инсульта, инфаркта, тромбоза глубоких вен. Как долго сохранится повышенная свертываемость крови у переболевших COVID-19, пока не ясно.
У многих пациентов после полного исчезновения клинических симптомов заболевания сохраняется «озноб» вне зависимости от температуры окружающей среды (даже в жаркую погоду). «Мурашки на теле» часто принимают за повторное заражение. У пациентов в результате действия вируса и частичного нарушения кровообращения из-за спазма кровеносных сосудов в головном мозге страдает центр терморегуляции. Пока невозможно определить, постоянное ли это нарушение или временное. Возможно, часть повреждений может иметь необратимый характер. Таким пациентам можно порекомендовать чаще употреблять теплое питье (особенно ягодные и травяные чаи).
У детей в результате коронавирусной инфекции может развиться синдром Кавасаки (некротизирующий системный васкулит с преимущественным поражением средних и мелких артерий). Наиболее часто ему подвержены младенцы и дети до пяти лет, но возможны и исключения. Новый опасный синдром встречается и у детей старшего возраста, сопровождается повышенной температурой, сыпью, отеками, поражениями кожи, глаз, сердца и сосудов, а также инфекционно-токсическим шоком. Синдром опасен поражением артерий с возможным образованием аневризм, тромбозов и разрывов стенок кровеносных сосудов.
Поскольку основная масса переболевших COVID-19 в настоящее время ещё только проходит курс реабилитации, пока неизвестно, какие серьезные последствия для здоровья каждого из них принесла перенесенная ими коронавирусная инфекция. Но уже сейчас специалистам становится понятно, что здоровье переболевших COVID-19 не будет прежним даже у тех пациентов, которые перенесли болезнь в легкой или бессимптомной форме. Никто не застрахован от возможных осложнений. Поэтому особенно странным на этом фоне выглядит желание некоторых людей поскорее перенести коронавирусную инфекцию и таким образом приобрести столь желанный ими иммунитет к этому заболеванию.
С целью профилактики коронавирусной инфекции и её серьезных осложнений специалисты рекомендуют вести здоровый образ жизни, укреплять иммунитет, соблюдать правила личной и общественной гигиены и четко выполнять предписания в отношении соблюдения масочно-перчаточного режима, дистанцирования в условиях постепенного ослабления введенных на период пандемии строгих ограничительных мер, основанных на глубоком анализе конкретной санитарно-эпидемиологической обстановки в том или ином регионе, и возможностью их ужесточения вновь в случае её ухудшения.
Выделяют инфекционный (вызванный микроорганизмами) и неинфекционный (посттравматический, аллергический, вследствие инородных тел) уретрит.
На практике урологу чаще приходится встречаться с инфекционным уретритом. Его принципиально различают на:
- уретрит, вызванный инфекциями передаваемым половым путем (ИППП)
- уретрит, вызванный энтеробактериями
К ИППП живущим в уретре и вызывающих ее воспаление относятся только 4 микроорганизма (Хламидия трахоматис, Микоплазма гениталиум, Нейссерия гонорея, Трихомонас вагиналис). Роль таких инфекций, как уреаплазмы, гарднереллы, вирус папилломы человека, герпес и кандиды в развитии уретрита не подтверждается в современных исследованиях и не поддерживается грамотными урологами, а это значит что и обследовать на них пациентов не нужно.
Симптомы уретрита
Симптомами являются боль в уретре во время мочеиспускания, выделения различного характера из наружного отверстия уретры. При хламидиях и генитальных микоплазмах выделения как правило прозрачные и незначительные, более заметные по утрам, если попробовать надавить на нижнюю поверхность пениса от основания наружу. Гонорея обычно протекает с обильными бело-желтыми выделениями. При трихомонадах обычно нет выделений, чаще просто беспокоит болевой синдром. Ввиду того, что у женщин уретра короткая и широкая, болевых ощущений при мочеиспускании нет, чаще беспокоят выделения из влагалища. В любом случае, в 30% случаев ИППП могут протекать латентно, то есть не иметь никаких клинических проявлений. Это связано с индивидуальными особенностями иммунной системы человека и степени патогенности самих микроорганизмов.
Диагностика уретрита
Самым точным методом диагностики является полимеразная цепная реакция (ПЦР). При этом у мужчин можно взять для исследования утреннюю первую порцию мочи (первые 5-10 мл в обычную баночку для анализа мочи из аптеки , остальное – в унитаз) или не мочиться днем 3-4 часа и проделать то же самое. Чем меньше мочи, тем лучше. Для анализа требуются 1-2 мл мочи. От мазков зондом из уретры у мужчин лучше отказаться ввиду выраженной болезненности как во время взятия материала, так и после. Первая порция мочи не менее информативна. За рубежом уже 20 лет не берут мазки у мужчин. У женщин необходимо провести мазок из влагалища или цервикального канала. Обычная микроскопия, бактериологические исследования и ИФА в данном случае по точности значительно уступают ПЦР и их применение не оправдано.
Протекающий более 2-х месяцев уретрит принято считать хроническим. Если не заниматься лечением, могут возникать такие осложнения как воспаление яичка (орхит), придатка яичка (эпидидимит), сужение уретры (стриктура), бесплодие. Большинством прогрессивных авторов говорится, что ИППП не проникают в простату и, следовательно, не причастны к развитию хронического простатита.
Следует особенно отметить редко встречаемые уретриты, вызванные энтеробактериями. При этом беспокоят обильные бело-серые выделения у мужчин (как при гонорее), но при ПЦР вышеуказанной специфической флоры не находят и пациенты отрицают факт возможности заражения половым путем.
Лечение уретрита
Лечение проводится специфическими антибактериальными препаратами в зависимости от выявленного микроорганизма. Как правило лечатся оба партнера. При правильно подобранной терапии клиника исчезает уже через 1-3 дня. Современные антибиотики отлично справляются с патогенами и во многих случаях хватает 3-5 дневных курсов препаратов в таблетках или одной инъекции. Иммуностимуляторы, капельницы, введение препаратов в уретру, массажи простаты – не требуются и являются проявлениями коммерческой медицины в непорядочных медицинских учреждениях.
Половая жизнь показана только в презервативе до получения отрицательных контрольных результатов. Обращаем внимание, что их сдача методом ПЦР должна проводиться через 3-4 недели после окончания лечения. В противном случае может получиться ложноположительный результат из-за того, что сами микроорганизмы уже погибли, но их нити ДНК еще какое-то время могут обнаруживаться в организме и соответственно при исследованиях.
Больничные регулируются Федеральным законом «Об обязательном социальном страховании на случай временной нетрудоспособности и в связи с материнством» и отдельными статьями ТК РФ.
В каких случаях выдают больничный лист?
- болезнь (травма) гражданина;
- долечивание работника в санаторно-курортном учреждении;
- протезирование в стационаре;
- болезнь члена семьи, за которым необходим уход;
- беременность и предстоящие роды;
- карантин.
Откуда берутся деньги на выплату пособия по нетрудоспособности?
Шеин
Олег Васильевич Депутат Государственной Думы избран в составе федерального списка кандидатов, выдвинутого Политической партией СПРАВЕДЛИВАЯ РОССИЯ отметил, что бояться уходить на больничный не надо — деньги вам обязательно выплатят. Когда больничный выплачивается в связи с болезнью или травмой сотрудника:
- за первые три дня выплаты идут из средств работодателя (страхователя);
- за последующие дни — из средств Фонда социального страхования России.
В иных случаях — уход за больным членом семьи, карантин, протезирование, долечивание в санатории — пособие выплачивается за счет средств ФСС с первого дня.
«Больничный оплачивается из Фонда социального страхования. Соответственно, работодатель не несет каких‑то личных убытков. Расходы идут за счет фонда, где нет бюджетных денег, а лежат отчисления с заработной платы сотрудника. Из этих денег в том числе оплачиваются больничные листы. Человек получает деньги из госучреждения свои, отложенные», — пояснил депутат.
От чего зависит размер пособия по нетрудоспособности?
От вашего стажа и среднего заработка. Если стаж составляет:
- менее пяти лет — выплаты составят 60% среднего заработка;
- от пяти до восьми лет — 80% среднего заработка;
- более восьми — 100% среднего заработка.
Стаж высчитывается по трудовой книжке, договорам, справкам или сведениям о перечисленной заработной плате из ПФР.
Для расчета среднего заработка берут все выплаты, на которые уплачивались страховые взносы за последние два года, в том числе у предыдущего работодателя.
Все ли медицинские организации могут выдать больничный лист?
Больничный лист выдается медицинскими организациями, уполномоченными на экспертизу временной нетрудоспособности. Это могут быть в том числе частные клиники с подходящей лицензией.
Платят пособие только за рабочие дни, выходные не считаются?
Пособие выплачивается за календарные дни, то есть за весь период, на который выдан листок нетрудоспособности.
Из этого правила есть исключения, полный список — тут.
Есть ли минимум пособия?
Да. Бывают ситуации, когда работник за два предыдущих года не имел заработка или средний заработок получился ниже минимального размера оплаты труда. В этом случае пособие рассчитывается из МРОТ.
Также существует максимум пособия. Максимальная оплата больничного листа поставлена в зависимость от предельной величины базы для начисления страховых взносов в ФСС. Величина ежегодно индексируется постановлениями Правительства РФ и характеризует максимальную сумму, с которой могут быть уплачены взносы в ФСС за год. Таким образом, оплачивать пособие в размере выше этого лимита ФСС не может (не получает на это взносов).
Предельная база для начисления взносов составила:
- в 2018 году — 815 000 руб.;
- в 2019 году — 865 000 руб.;
- на 2020 год — 912 000 руб.
Значит, в 2020 году значение среднедневного заработка для расчета максимальной выплаты по больничному составит не больше: (865 000 + 815 000) / 730 [дней] = 2 301,37 руб.
Влияет ли нарушение режима, предписанного лечащим врачом, на размер больничного?
Да, со дня нарушения пособие будут считать из МРОТ. Если причиной болезни сотрудника стало алкогольное, наркотическое или токсическое опьянение, то пособие за весь период болезни считают из МРОТ.
Какой максимальный срок нахождения на больничном?
Пособие по временной нетрудоспособности при утрате трудоспособности вследствие заболевания или травмы выплачивается за весь период до дня восстановления трудоспособности или установления инвалидности. Исключения прописаны тут.
Можно ли продлевать больничный?
Если по истечении 15-дневного срока пациенту не стало лучше, то для продления больничного потребуется медкомиссия. Если по медицинским показаниям больной должен лечь в стационар, то больничный оформляется на весь срок нахождения в лечебном учреждении. После этого врач больницы может продлить документ на 10 дней для реабилитации в домашних условиях.
Больничный по уходу за ребенком можно продлевать до его полного выздоровления только если ребенку меньше семи лет.
В случае длительного лечения медорганизация выдает новый листок нетрудоспособности и одновременно оформляет предыдущий листок нетрудоспособности для назначения и выплаты пособия по временной нетрудоспособности, беременности и родам.
Могут ли уволить человека на больничном?
Нет. Не допускается увольнение работника по инициативе работодателя (за исключением случая ликвидации организации или прекращения деятельности ИП) в период его временной нетрудоспособности и в период пребывания в отпуске.
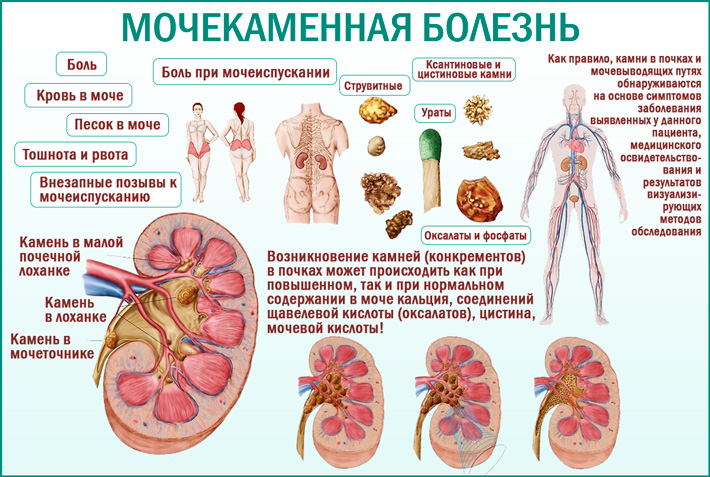
Первой линией диагностики камней почек и мочеточников является ультразвуковое исследование (УЗИ). УЗИ способно определить расположение, размеры и степень блокировки камнем мочевых путей. Однако только рентгенологическое исследование и компьютерная томография способны определить плотность и точные размеры камня, что может быть определяющим фактором в выборе метода лечения. При необходимости получения дополнительной информации о строении собирательной системы почек и особенно при их аномалиях, компьютерная томография может быть выполнена с внутривенным введением контрастного препарата. Анализ крови и мочи необходимы при боли и лихорадке, а также при планировании лечения и профилактике камнеобразования.
Если вы «поймали» самостоятельно отошедший камень, его следует отдать на анализ, для точного определения состава, что поможет врачу назначить верное лечение и профилактику.
Факторы, которые влияют на тактику лечения, включают в себя:
- симптомы;
- характеристики камня (размер, локализация, плотность);
- историю болезни;
- вид лечения, доступный в вашей больнице, и опыт вашего врача;
- ваши личные предпочтения.
Не все камни почек требуют активного лечения. Все зависит от наличия симптомов и личных предпочтений. Если у вас есть почечный или мочеточниковый камень, который не вызывает дискомфорта, вы, как правило, не будете получать лечение. Ваш врач предоставит вам график регулярных контрольных посещений, чтобы убедиться, что ваше состояние не ухудшается. Если ваш камень по прогнозу врача может «отойти» самостоятельно с мочой, вам могут назначить лекарства для облегчения этого процесса. Это называется консервативным лечением.
Если ваш камень продолжает расти или вызывает частые и сильные боли, Вам показано активное лечение.
Консервативная терапия
В зависимости от размера и расположения камня, вам может потребоваться некоторое время, чтобы камень вышел с мочой. В этот период может возникнуть почечная колика, что требует врачебного контроля. Если у вас очень маленький камень, с вероятностью 95% он отойдет самостоятельно в течение 6 недель. Чем больше камень, тем меньше вероятность его отхождения. Существует два распространенных варианта консервативного лечения: литокинетическая терапия – медикаментозная помощь в прохождении камня по мочевым путям и литолитическая – медикаментозное растворение камней, если они состоят из мочевой кислоты.
Даже когда у вас нет симптомов, вам может понадобиться лечение, если:
- камень продолжает расти;
- у вас высокий риск формирования другого камня;
- имеется инфекция мочевых путей;
- ваш камень очень большой;
- вы предпочитаете активное лечение.
Хирургическое лечение
Существует 3 распространенных способа удаления камней: дистанционная ударно-волновая литотрипсия, уретерореноскопия и перкутанная (чрескожная) нефролитотомия. Выбор варианта хирургического лечения зависит от многих аспектов. Наиболее важными факторами являются характеристики камня и симптомы, которые он вызывает. В зависимости от того, находится ли камень в почке или мочеточнике, врач может порекомендовать различные варианты лечения. В редких случаях удаление камня возможно только открытым, либо лапароскопическим доступом.
Хирургическое лечение показано, если:
- камень больших размеров, что затруднит его самостоятельного отхождение;
- лекарственная терапия не помогает;
- развиваются инфекционные осложнения из-за камня;
- имеется боль и/или примесь крови в моче;
- единственная почка;
- начинает страдать функция почек.
Дистанционная ударно-волновая литотрипсия (ДЛТ)
Дистанционная ударно-волновая литотрипсия проводится с помощью аппарата, который может разбивать камни в почке и мочеточнике. Для разрушения камня, сфокусированные ударные волны (короткие импульсы волн высокой энергии) передаются на камень через кожу. Камень поглощает энергию ударных волн и разбивается на более мелкие кусочки. Фрагменты камней затем проходят с мочой. Процедура длится около 45 минут. Если у вас большой камень, вам может понадобиться несколько сеансов, чтобы полностью разбить его.
ДЛТ противопоказано при:
- беременности;
- риске сильного кровотечения;
- наличии неконтролируемой инфекции;
- сужении мочевых путей под камнем;
- очень твердых камнях (например, цистиновые камни).
Следует знать! ДЛТ разбивает камень на мелкие кусочки. Эти фрагменты будут выходить с мочой несколько дней или недель после процедуры. У вас может быть кровь в моче, но это не должно длиться более 2 дней. Ваш врач может назначить вам лекарства, которые способствуют более быстрому отхождению фрагментов и уменьшению боли. ДЛТ может сопровождаться как интра-, так и послеоперационными осложнениями.
В ходе операции могут возникнуть:
- повреждение почки, кровотечение с образованием клинически проявляющейся гематомы, иногда требующей хирургического вмешательства (до 1 %);
- повреждение почки с образованием бессимптомной гематомы (до 19 %);
В послеоперационном периоде могут развиться:
- скопление фрагментов камня в мочеточнике, требующее консервативного, либо хирургического лечения (до 7%);
- инфекционные осложнения (до 20%);
- рост оставшихся в почке фрагментов камней (до 50 %);
- почечная колика, связанная с закупоркой мочеточника фрагментами камня (до 4%);
- аневризма, артерио-венозная фистула;
- повреждение внутренних органов (описаны отдельные клинические случаи).
Вам нужно немедленно вернуться в больницу, если:
- появилась лихорадка выше 38°С;
- возникла сильная боль в боку;
- кровь в моче присутствует более 2 дней после процедуры.
Перкутанная (чрескожная) нефролитотрипсия (ПНЛ)
ПНЛ используется чаще всего, когда камни в почках больших размеров, высокой плотности или их много. ПНЛ обычно проводится под общим наркозом. Во время этой процедуры в мочевой пузырь устанавливается небольшая трубка, называемая катетером. Другой катетер устанавливается в мочеточник. Контраст, или краситель, может быть введен через этот катетер для обеспечения лучшего обзора и точного определения местоположения камня. Как только камень обнаружен, доступ к собирательной системе почек осуществляется с помощью тонкой иглы и так называемого проводника. Проводник обеспечивает безопасный доступ для нефроскопа (инструмент для визуализации внутренней части почки). После визуализации камня, некоторые из них могут быть удалены с помощью щипцов. Камни больших размеров должны быть раздроблены с помощью специального пневматического, ультразвукового или лазерного устройства - нефролитотрипсия. После удаления фрагментов камня из почки, в мочеточник, как правило, устанавливается временная маленькая трубка, соединяющая почку с мочевым пузырем (катетер-стент), а рабочий канал, через который производилась операция, ставят трубку, дренирующую почку (нефростома). После операции эти трубки удаляются через несколько дней.
Следует знать! ПНЛ может сопровождаться как интра- так и послеоперационными, осложнениями.
В ходе операции могут возникнуть:
- кровотечение, которое может потребовать переливание крови (до 20%), эмболизацию сосудов почки, либо удаление почки (до 1,5%);
- повреждение плевры (до 11,6%);
- повреждение внутренних органов (до 1,7%);
- летальный исход (до 0,3%).
В послеоперационном периоде могут развиться:
- лихорадка (до 32,1%);
- сепсис (до 1,1%);
- уринома (скопление мочи в околопочечной или забрюшинной клетчатке, окруженное фиброзной капсулой) до 1%;
- остаточные фрагменты камня (до 19,4%), в ряде случаев требуется повторное вмешательство;
- аневризма, артерио-венозная фистула;
Вам нужно немедленно вернуться в больницу, если:
- температура тела выше 38 °С;
- тошнота и рвота;
- боль в груди и затрудненное дыхание;
- большое количество крови в моче;
- сильная боль на стороне операции;
- не можете помочиться.
Уретерореноскопия (УРС) и гибкая УРС
Уретероскопия является предпочтительным методом лечения камней малого и среднего размера, расположенных в любой части мочевыводящих путей. Процедура обычно выполняется под общим наркозом. Во время этой процедуры уретероскоп (длинный, тонкий инструмент с крошечной камерой на конце) вводится через мочеиспускательный канал и мочевой пузырь в мочеточник или в почку. Как только камень найден, его можно извлечь с помощью «щипцов или корзинки», либо используют лазер или пневматику, чтобы разбить камень на более мелкие кусочки, прежде чем они будут извлечены с помощью корзины. Уретероскопы могут быть гибкими, как тонкая длинная соломинка или более жесткими. После удаления камня, в мочеточник может быть установлена небольшая временная трубка, называемая стентом, которая облегчает отток мочи из почки в мочевой пузырь. Мочевой катетер и/или стент обычно удаляют вскоре после процедуры.
Следует знать! УРС может сопровождаться как интра- так и послеоперационными, осложнениями, которые в редких случаях могут потребовать конверсии в открытую операцию, либо повторного вмешательства.
В ходе операции могут возникнуть:
- миграция камня в почку (до 12%);
- инфекционные осложнения (до 6%);
- повреждение мочеточника (до 2%);
- кровотечение, которое может потребовать переливание крови (0,1%);
- отрыв мочеточника (0,1%);
В послеоперационном периоде могут развиться:
- лихорадка и сепсис (до 1,1%);
- стойкая примесь крови в моче (до 2%)
- почечная колика (2,2%)
- сужение мочеточника (стриктура) 0,1%;
- заброс мочи из мочевого пузыря в почку (0,1%);
- повреждение внутренних органов (до 0,05%);
Вам нужно немедленно вернуться в больницу, если:
- температура тела выше 38 °С;
- не можете помочиться;
- большое количество крови в моче;
- продолжаете испытывать сильную боль в боку.
Даже если у вас низкий риск образования другого камня, вам необходимо внести некоторые изменения в образ жизни. Эти меры снижают риск повтора заболевания и улучшают ваше здоровье в целом.
Общие советы:
- пейте от 2,5 до 3 литров воды равномерно в течение дня;
- выберите pH-нейтральные напитки, такие как вода;
- следите за количеством выделяемой мочи (должно быть от 2 до 2,5 литров в день);
- следите за цветом вашей мочи: она должна быть светлой;
- пейте еще больше, если вы живете в жарком климате или занимаетесь спортом;
- питайтесь сбалансированно и разнообразно;
- избегайте чрезмерного потребления витаминных добавок.
Как записаться на прием к врачу урологу
Чтобы записаться к врачу-урологу, воспользуйтесь интерактивной формой. В ней приведены поля, которые вам необходимо заполнить. Укажите в них следующие данные:
- Полное имя (фамилию, имя, отчество).
- Желаемую дату приему.
- Контактный номер, по которому с вами можно связаться.
- Адрес электронной почты.
- В поле «Сведения» – краткую информацию о симптомах, которые вас беспокоят.
Когда все поля будут заполнены, нажмите кнопку «Добавить», и ваша заявка будет отправлена нам. Сразу после этого по указанному контактному номеру позвонит наш специалист, чтобы уточнить дату и время приема записи к урологу.
Если у вас возникли сложности с заполнением формы или вы хотите лично задать интересующие вопросы, свяжитесь с нами по номеру +7 (499) 409-12-45 или +7 (926) 242-12-12.
Читайте также:

