Дают ли инвалидность после эндопротезирования коленного сустава пенсионерам
Опубликовано: 11.05.2026
Пожалуй, каждый пациент задается вопросом – положена ли ему инвалидность после эндопротезирования тазобедренного сустава? Скажем сразу, что подобная операция по протезированию компонентов опорно-двигательного аппарата была разработана и стала применяться совсем не для того, чтобы привести к инвалидизации больного. Замена тазобедренного сустава преследует совершенно другие задачи: не допустить инвалидность или же освободить человека от уже существующих признаков утраченной трудоспособности, вызванных дегенеративно-дистрофическими заболеваниями. И никак иначе.
Другое дело, если оперативное вмешательство оказалось неудачным, что бывает не так уж и часто. Однако не исключено, что в ходе него были допущены ошибки, к примеру, не точно подобрано по размерам эндопротез, этапы хирургии не соблюдены, выполнена некорректная посадка эндопротеза и пр. Кроме того, плохие результаты двигательных и опорных способностей, болевой синдром могут быть следствием некачественного медицинского ухода, неправильной или неполной реабилитации, возможно, вообще отсутствия реабилитационного режима. Тогда об инвалидности после эндопротезирования тазобедренных суставов уже можно говорить.


Особенности установления инвалидности
Мы разобрались, дают ли инвалидность после эндопротезирования тазобедренного сустава. Да, она присваивается, но в исключительных случаях, при этом I группа очень редко кому назначается – на это должны быть серьезнейшие показатели физической ограниченности (3-4 ст. тяжести – полная профнепригодность). В основном дают III или II гр., но при объективных причинах, подтверждающих умеренную или легкую стадию ограниченной жизнеспособности. Пожизненная инвалидность после тотального эндопротезирования тазобедренного сустава, даже двухстороннего, – большая редкость.
- Отметим, что факт присутствия внутри организма имплантата сустава не является поводом для неоспоримого присуждения инвалидности.
- Только лишь болевая симптоматика не рассматривается как безусловное основание для установления группы.
- Первостепенно будет оцениваться выраженность нарушенных функций передвижения и определение, в какой степени нарушенная биомеханика препятствует рабочей деятельности по основной профессии.
- На категорию, помимо декомпенсации статодинамических функций, будут влиять также по основному направлению заболевания и имеющиеся сопутствующие патологии в эпикризе больного.
- Если у пациента заменены оба сустава, согласно приказу украинского МЗ, однозначно дается II группа. По российским законодательным постановлениям органа здравоохранения – количество эндопротезов не выступает поводом для безусловной инвалидизации.
Если послеоперационная травма не позволяет человеку войти в нормальный ритм жизни и ходить на работу, в обновленном отделе наблюдается стойкая сниженная функциональность, предполагается получение пособия по инвалидности 2-3 гр. (1-2 степень тяжесть нарушений), сроком на 12 месяцев с последующим переоформлением. За этот период необходимо пройти восстановительно-лечебные мероприятия в полном объеме, а при необходимости выполнить ревизионное эндопротезирование.

По поводу того, дадут ли инвалидность после эндопротезирования тазобедренных суставов в вашем случае, и какой группы, лучше проконсультироваться с лечащим врачом. Если вы стабильно зависите от вспомогательных средств (костыли, ходунки), не способны выдержать пребывание на ногах и 2-х часов, сильно хромаете и не чувствуете уверенности при ходьбе, а может вовсе не можете обходиться без посторонней помощи и др., проконсультируйтесь с вашим специалистом, который сориентирует в вопросе оформления инвалидности.
Процедура оформления
Сначала дают направления на разностороннюю диагностику – нужно ли говорить, что инвалидность после просто так не получишь. Поэтому придется запастись большим терпением, всем известно, думаем, о сохранившихся бюрократических устоях отечественных больниц и нескончаемых очередях.
Итак, пациенту необходимо будет выполнить ряд обязательных мероприятий. На начальном этапе нужно в пределах своей поликлиники по месту жительства пройти врачебный осмотр у:
- ортопеда;
- хирурга;
- врача-невролога;
- окулиста;
- ЛОРа и некоторых других специалистов.
Помимо этого, вам будут назначены диагностические лабораторные и инструментально-аппаратные обследования, а именно:
- биохимический и общий анализ крови;
- клинический анализ мочи;
- тест на энтеробиоз;
- ЭЭГ и ЭКГ;
- флюорография;
- УЗИ, рентген сустава;
- может потребоваться компьютерная томография ТБС.
Далее диагностическая документация поступает на рассмотрение врачебной комиссии при медучреждении, где пациент состоит на учете. Если серьезные патологические нарушения подтвердятся, весь пакет медицинских документов передается в организацию МСЭ (медико-социальная экспертиза) вместе с:
- заявлением нужной формы;
- направлением на МСЭ;
- ксерокопиями и оригиналами паспорта, СНИЛС;
- справкой с места работы или бумагой, удостоверяющей статус безработного;
- документом, где подтверждается, что было сделано эндопротезирование.
Пациенту назначается время прохождения МСЭ комиссии, которая в назначенный день и вынесет окончательное решение об установлении инвалидности.
Заключение
Если ваше восстановление продвигается в соответствии с нормой, без критических проблем, а по его завершении вы чувствуете себя хорошо, значит, вам нужно только радоваться жизни. И думать о получении группы, как-то нелогично, согласитесь. Вы не инвалид, и это победа! Ведь именно с этой целью вы пошли на замену сустава, осознавая, что идете на операцию не ради получения финансовой поддержки от государства, а ради того, чтобы исчезли боли и возобновился физический потенциал нижних конечностей, в конце концов, вернулась работоспособность и возможность самообслуживания.
К сведению! Как правило, такая крайняя мера, как эндопротезирование ТБС, позволяет вести нормальную жизнь в течение 15-30 лет, не становясь инвалидом.
Болезни суставов по распространенности давно обогнали сердечно-сосудистые заболевания, туберкулез и онкологию. Этому недугу подвержен каждый четвертый россиянин*, причем минимум 50% случаев заболеваний приходятся на колени**. Увы, некоторые болезни, такие как артроз, неизлечимы, и единственный способ сохранить возможность самостоятельно передвигаться – поставить эндопротез. Но является ли операция по замене сустава панацеей?
О видах патологий коленных суставов, стадиях и методах лечения самого распространенного заболевания - артроза, основаниях для операции и ее рисках, а также о том, что нужно для получения квоты на эндопротезирование, ИА «Пенза-Пресс» рассказал главный травматолог региона, завотделением травматологии и ортопедии областной больницы им. Н.Н.Бурденко Андрей Кибиткин.
Какие бывают патологии коленного сустава?
Патологии коленного сустава разнятся в зависимости от возрастных периодов жизни человека.
- В молодости
Заболевания коленного сустава могут быть связаны с активностью человека в молодом возрасте. К сожалению, обратная сторона активного образа жизни – это зачастую травмы, особенно у тех, кто занимается игровыми видами спорта, или у профессиональных спортсменов. Надо понимать, что не от любого спорта люди становятся здоровее. К сожалению, у тех, кто бегает марафоны, повышен риск повреждения коленного сустава.
Здесь речь может идти о повреждении либо менисков [внутренний и наружный хрящи в коленном суставе, имеющие каждый форму лунного серпа], либо связок. И те, и другие призваны обеспечить стабильность коленного сустава. Они повреждаются в результате резких движений и силового воздействия.
- В зрелом возрасте (от 40-50 лет)
По мере взросления уменьшается активность пациентов, они менее подвержены спортивным нагрузкам. Изменяется их неврологический статус, может появиться неуверенность в походке, мышечная атрофия. Начинают преобладать заболевания, которые сопряжены с возрастными изменениями. Обменные процессы меняются.
Кроме того, в зрелом возрасте начинают проявляться генетические предрасположенности, если они имеют место. В основном, это больше по женской линии передается – от мам, бабушек. Если у них были какие-то проблемы, то надо понимать, что есть вероятность проявления наследственности.
Также к этому периоду жизни могут дать о себе знать травмы, полученные в молодости, даже если они были пролечены. К сожалению, на идеальное восстановление трудно рассчитывать, зачастую приходится удалять поврежденные участки, например, те же мениски. Сейчас есть технологии, которые позволяют сделать шов мениска, но это возможно только при свежей травме и при определенных видах разрывов.
Большую роль играют возрастные проблемы – так называемые дегенеративные [от «дегенерация» - разрушение]. Одно из самых распространенных заболеваний – это артроз коленных суставов, или гонартроз.
Встречается и асептический (безбактериальный, без воспаления) некроз. Пока неизвестно, как именно провоцируется это заболевание, но однозначно причина – в неправильном кровоснабжении. Пациент чувствует боль, которая практически ни от чего не проходит, временно могут помочь лишь обезболивающие нестероидные препараты. Здесь задача для врача и пациента – вовремя выявить заболевание, оно очень похоже на артроз. Встречается оно сравнительно нечасто: соотношение некроза к артрозу – примерно 1 к 20, не чаще.
Как диагностировать артроз?
Чтобы диагностировать артроз, как и любое другое заболевание коленного сустава, обязательно необходимо сделать рентген перед походом к врачу. Зачастую пациенты вместо него делают МРТ. Но нужно понимать, что это совершенно разные исследования, причем базовым и менее дорогостоящим является рентгенологическое. Часто его бывает достаточно для постановки диагноза, а МРТ делать и вовсе не нужно.
Стадии и лечение артроза
На первой и второй стадиях этого заболевания лечение ведется исключительно консервативное. На этих этапах человек чувствует боль и может слышать хруст в суставе.
Консервативное лечение – менее агрессивное. Оно состоит из нескольких основных частей. Первая – это лечение, которое направлено на то, чтобы облегчить состояние пациента, уменьшить отечность и болевой синдром, увеличить активность. Это базовая терапия противовоспалительными нестероидными (негормональными) средствами, физиопроцедуры (лазерное воздействие, переменное магнитное поле и фонофорез – ультразвуковое воздействие).
И вторая – лечение, направленное на то, чтобы улучшить прогноз самого заболевания. Это всевозможные хондропротективные терапии. Хондропротекторы – вещества, не так давно появившиеся на медицинском рынке. Можно уверенно сказать, что регулярное их применение замедлит развитие артроза и достигнет того состояния, когда надо делать операцию, гораздо позже. А если их не применять, то артроз будет развиваться по заданному ритму.
Кроме того, некоторое время назад появились протезы синовиальной жидкости. Это не страшная железяка, которая надевается на ногу, а шприц с набранной медикаментозной субстанцией, которая в себя включает структурные элементы хряща. Конечно, информация о том, что хрящ восстанавливается, растет, - к сожалению, пока лишь реклама. Но это вещество замедляет разрушение, это правда.
К сожалению, если процесс стартовал, то полностью вылечить артроз уже невозможно. Нет таких устройств, процедур и лекарств, нет такой хирургии, которая сохранила бы сустав или, к примеру, вернула его из третьей стадии в первую. Увы, сегодня это невозможно.
Однако можно рассчитывать на светлые промежутки. Чем меньше стадия, тем они длиннее. Помощь оказали пациенту – он ушел довольный, и повторный визит на начальных стадиях он может совершить через год-два. Это реально, если пациент придерживается рекомендаций врача по режиму активности.
Как правило, все консервативное лечение эффективно до третьей стадии артроза. Дальше эффект от применяемых средств падает, доктор и пациент начинают задумываться об оперативном вмешательстве. Если полностью заменить сустав, это решит проблемы, связанные с артрозом.
Какие риски связаны с операцией по замене коленного сустава?
Однако на смену этим проблемам приходят другие, связанные с имплантатом. Врачи не скрывают от пациентов, которые идут на операцию, что есть риски.
Нет такой догмы, что с наступлением третьей стадии артроза необходимо идти на операцию. Нередко случается так, что ее зарабатывают пациенты молодого возраста. Или люди с третьей стадией получают лечение, и им его хватает для нормального самочувствия надолго. Таких пациентов не надо оперировать.
Почему? Операция, конечно, избавляет пациента от большинства проблем, с которыми он сталкивается: увеличивает объем движений, нога становится ровной, боль исчезает.
Но всем известно, что могут быть инфекционные осложнения. Любой имплантат имеет повышенную подверженность рискам инфицирования. Иначе говоря, он может не прижиться. И останется один выход – убрать его и заменить.
Другие риски – кровотечения, которые могут носить достаточно серьезный характер, неврологические осложнения. Во время операции могут повредиться какие-то нервные структуры. В послеоперационный период также может возникнуть тромбоз.
Конечно, врачи знают обо всех этих проблемах и принимают целый ряд мер для того, чтобы их избежать. Общемировая статистика, в которую укладываются и российские травматологи, - это 1% неудовлетворительных результатов, если говорить об инфекционных осложнениях.
В отдаленном послеоперационном периоде также есть свои риски. Может быть поздняя инфекция – спустя год, пять лет и даже семь, к примеру. Эти риски остаются на всю жизнь. Это связано с тем, что искусственный сустав не изолирован от всего организма. Даже если он прижился, стабилен и функционирует, не нужно забывать о том, что есть входные источники инфекций. Например, человек может заболеть ангиной. Вопреки всем усилиям иммунной системы, через кровоток инфекция может попасть в область сустава и там развиться.
Также надо помнить о том, что у эндопротеза есть средний срок службы – около 15 лет. Поэтому чем позже вы его поставите, тем меньше операций в дальнейшем у вас будет.
Очереди на эндопротезирование коленного сустава в Пензенской области
В настоящее время в очереди на операцию по замене коленного сустава состоит порядка 600-700 человек в Пензенской области, эта процедура – квотируемая. В год в регионе ставят порядка 300 эндопротезов коленного сустава, то есть можно посчитать, что очередь – на несколько лет вперед.
Пациенту также всегда предлагают альтернативные варианты. Например, направляют на операции и в федеральные центры, чаще всего - в Чебоксары. Более тяжелые случаи - в Санкт-Петербург. Некоторые выбирают московские клиники.
Однако это, увы, не значит, что операцию сделают раньше. В Пензенской области оперируют в областной клинической больнице им. Н.Н. Бурденко и в городской клинической больнице №6 им. Г.А. Захарьина. Операция – высокотехнологичная, требует высокого уровня знаний и навыков, и в регионе не больше шести-восьми человек могут ее провести.
Если человек не готов ждать несколько лет, он может прооперироваться платно вне очереди. Такая услуга может быть оказана в областной больнице им. Бурденко. Цена в Пензенской области и в ближайших регионах начинается от 160 тысяч рублей.
Как получить квоту на замену коленного сустава?
2. Нужна выписка из амбулаторной карты по месту жительства от врача-терапевта, который ведет пациента.
3. Также необходимо написать заявление в министерство здравоохранения региона, поскольку очередь формируется там.
** Информация предоставлена Андреем Кибиткиным
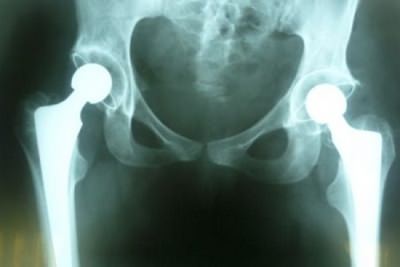
Частота замены неизлечимо больных коленных суставов значительно выросла за последние несколько десятилетий. Это связано не только с усовершенствованием медицинской техники, которая позволяет подтвердить диагноз Деформирующий остеортроз или Гонартроз и уточнить степень течения патологического процесса, но и распространением возможности оперативного вмешательства по поводу замены больного сустава на искусственный. Так как показанием для замены сустава является 2,3 и 4 стадии артроза, больным рекомендуют оформлять инвалидность.
Нужно сразу отметить, что после операции по замене коленного сустава больному положена инвалидность, только в зависимости от других показателей здоровья степень инвалидности (II или III) может меняться.
Инвалид или нет
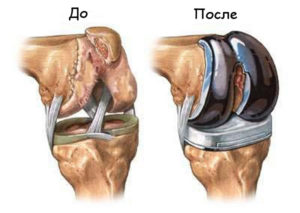
Фото: Эндопротезирование коленных суставов
Особенности предоперационного и послеоперационного периода для больного являются основополагающими моментами для заключения медико-социальной экспертизы.
Согласно приказам Министерства Здравоохранения, эндопротезирование сустава показано только в тех случаях, когда даже самое качественное консервативное лечение уже не окажет должного эффекта. Зачастую это 2,3 и 4 степень. После протезирования коленного сустава дают инвалидность 2 степени.
Высокие степени деформирующего гонартроза сопровождаются рядом клинических проявлений:
- Боль в суставе.
- Сужение суставной щели.
- Воспалительный процесс, который сопровождается выраженными изменениями в гистологической структуре хрящевой ткани сустава.
- Невозможность осевой нагрузки на сустав.
- Снижение не только работоспособности, но и подвижности в суставе.
Например, если больной шахтёр и в выполнение своей работы ему требуется задействовать нижние конечности полноценно, то ему должны оформить 3 группу инвалидности уже на 2-3 стадии заболевания, так как его состояние здоровья не даёт ему работать в полной мере. Если же больной работает в офисе (сидячая работа), то вопрос о получении инвалидности рассматриваться может, но не факт, что он закончится положительно.
Замена сустава не является поводом для снятия диагноза, так как это один из признанных методов лечения. Просто теперь прогресс заболевания будет отсутствовать и можно получить инвалидность пожизненную.
На что влияют особенности оперативного вмешательства
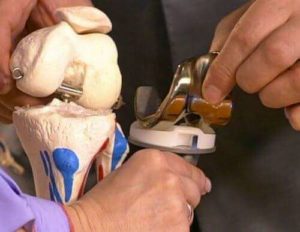
Разновидность протезов
Особенность оперативного вмешательства при гонартрозе является то, что определённое время до оперативного вмешательства больной должен быть обследован:
- Клинический анализ крови делается для исключения анемии различной этиологии или других патологических состояний клеточного и количественного состава крови.
- Общий анализ мочи, который выполняется для исключения патологических процессов в моче-выделительной системе человека.
- Анализ крови на содержание глюкозы и суточный анализ мочи на содержание глюкозы делаются для выявления сахарного диабета.
- Биохимический анализ крови выполняется для полноценной оценки работы обмена веществ в организме больного. Зачастую берут показатели: АлАт, АсАт, свободный и связанный билирубин, белковые фракции, креатинин, мочевина, тимоловая проба.
- Маркеры вирусных гепатитов (antiHCV и HbsAg) и антитела к ВИЧ-инфекции.
- Примечание. Такие обследования чаще всего являются просто профилактикой, но иногда с результатами данных анализов можно выиграть суд. Редко, но бывает, что во время оперативного вмешательства или при переливании крови и её фракций заносятся вирусные инфекции. Доказать инфицирование сложно, но можно.
- Флюорография органов грудной клетки делается непосредственно перед операцией (если не делается стабильно раз в год). При наличии худощавости, астеничности больного нужно сделать рентгенографию органов грудной клетки. Такая тактика позволяет оценить состояние лёгочной системы и исключить наличие туберкулёзного поражения органов дыхания. Конечно, неосложнённые формы туберкулёза не являются противопоказанием для оперативного вмешательства по эндопротезированию сустава, но в качестве профилактичносго осмотра должен выполняться в 100% случаев.
- Электрокардиограмма выполняется для исключения скрытой патологии сердечно-сосудистой системы, которая иногда протекает бессимптомно, но в период операции может дать непредвиденные осложнения для анестезиолога.
- Ультразвуковое исследование органов брюшной полости и забрюшинного пространства для выявления возможной патологии печени, почек и других жизненно важных органов.
После получения результатов обследований необходимо обратиться к участковому терапевту или человеку, который выполняет его функцию. Терапевт по результатам анализов сделает общее заключение о состоянии больного и составит полноценный диагноз, который будет характеризовать состояние здоровья человека.
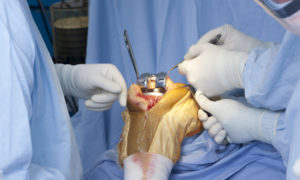
Операция на коленном суставе
После замены сустава больному положен постельный режим. Постепенно ему разрешается наступать на ногу. С каждой неделей больному разрешено увеличивать нагрузку на сустав. Больному должны рассказать, как правильно выполнять упражнения лечебной физической культуры и в каком объёме.
Постепенно в течение года больной полностью возвращается к обыкновенной жизни.
Сразу после выписки из травматологического стационара необходимо посетить врача в поликлинике по месту жительства. Иногда функцию такого врача может выполнять врач частной практики.
При необходимости может быть продлён больничный лист. В зависимости от срока давности через врачебно-консультативную комиссию или нет. Если продолжительность больничного листа больше 10 дней, только через ВКК и потом каждые 10 дней, только через врачебную комиссию. Этим должен заниматься врач-травматолог, так как он знает особенности течения послеоперационного периода каждого заболевания своего профиля.
При необходимости больной может находится дома, тогда участковый терапевт приходит к больному, оценивает его состояние и уже совместно с травматологом ведут этого пациента.
В первый год после оперативного вмешательства, учитывая все сопутствующие заболевания больного и наличие чужеродного тела в организме, выдаётся 2 группа инвалидности с переосвидетельствованием через 365 дней.
В течение этого больной может пролечиваться в специализированных учреждениях, собирать выписки от туда и спустя 350 дней обратится к врачу терапевтического профиля для прохождения МСЭ. На основании документов предыдущего года назначают повторные исследования и если состояние не ухудшилось и является стабильным на протяжении года, выдаётся 3 пожизненная группа инвалидности.
Конечно, вышеизложенная информация является сугубо индивидуальной, потому что в каждом случае у каждого больного есть свои нюансы, которые следует разбирать в индивидуальном порядке. Однако, как показывает практика, после эндопротезирования коленного сустава дают инвалидность 2-3 степени.
Если хрящ изношен слишком сильно, ортопеды часто рекомендуют оперативное вмешательство. Перспектива очень пугает: предстоит не только полноценная, дорогостоящая хирургическая операция, но и длительная реабилитация. Какие вопросы чаще всего задают пациенты?
№ 1. В каких случаях рекомендуют операцию по замене коленного сустава?
Артроз – это изнашивание несущих поверхностей хряща. На начальном этапе лечения остеоартроза прибегают к консервативным методикам – лечебной физкультуре, медикаментам, физиотерапии. Если с их помощью избавиться от боли и улучшить подвижность колена не удается, встает вопрос о протезировании. Решение о необходимости установки искусственного сустава принимает врач на основе рентгеновского снимка, результатов МРТ и личного дискомфорта пациента.

Внутрисуставные инъекции «Нолтрекс» помогают отложить операцию на неопределенный срок
№ 2. Сустав заменяется полностью?
В зависимости от состояния стабилизирующих связок применяют разные протезы. Если изношена часть коленного сустава, можно заменить только ее. Внутреннюю часть сустава заменяют так называемым каретным протезом. Это относительно несложная операция с более короткой реабилитацией, чем замена всех частей сустава. Иногда не обойтись без тотального эндопротезирования, особенно когда дегенеративные изменения стремительно прогрессируют.
№ 3. Как проходит операция? Будет ли больно?
Во время операции применяют общий наркоз или спинальную анестезию. Процедура отнимает от часа до полутора часов. Через короткий разрез кожи с внутренней стороны сустава врач осуществляет доступ. Изношенные поверхности обрабатывают так, чтобы искусственный сустав можно было точно припасовать к кости.
Чтобы пациент впоследствии не испытывал боли, ему назначают систематическое обезболивание. На этапе подготовки в паховую область вводят бедренные катетеры, которые позволяют в критический период (первые несколько суток после вмешательства) вводить местно обезболивающие.

После эндопротезирования придется долго пить обезболивающие
№ 4. Насколько это рискованно?
Если подготовительные этапы выполнены правильно, если соблюдены все условия, то риск осложнений не велик. Вероятность составляет около 5 %. «Неприятности» случаются чаще не из-за плохой квалификации хирурга, а из-за неправильного обращения пациента «с новым коленом». Во время реабилитационного периода человеку предстоит несколько месяцев придерживаться правил после эндопротезирования сустава, иначе есть риск повредить протез.
Делать ли операцию при артрозе коленного сустава? Мнение доктора:
№ 5. Как долго нужно быть в стационаре после операции?
Находиться в стационаре хорошей клиники после операции необходимо в течение 6-10 дней. Однако на этом послеоперационное лечение не заканчивается. Предстоит найти реабилитационный центр и еще несколько месяцев посещать его.
№ 6. Что входит в послеоперационное лечение?
В первые дни пациенту назначают противоболевую терапию. Уже в первый день можно совершать первые шаги под контролем специалиста. В первые несколько недель ходить предстоит на костылях. С помощью физиотерапии вы будете изо дня в день улучшать подвижность сустава, работать над устойчивостью походки. Главное – не перегружать колено.

После эндопротезирования колена несколько недель предстоит ходить на костылях
№ 7. Каких результатов стоит ожидать от этой операции?
Качественные импланты коленного сустава служат около 20 лет и примерно в 90 % случаев обеспечивают хорошую функциональность и почти полное отсутствие боли. К сожалению, у некоторых пациентов возникают осложнения, требующие повторного вмешательства. Чтобы избежать этого, необходимо проходить регулярные осмотры, делать по назначениям рентгенологические обследования – оставаться все время под контролем.
№ 8. Есть ли жесткие рекомендации тем, у кого установлен искусственный протез?
Безусловно! От того, насколько вы будете им следовать, зависит успех приживления протеза и его функциональность. После выписки из больницы необходимо продолжать выполнять назначенные физиотерапевтические упражнения, нужно правильно наступать на стопу, носить обувь с мягкими гибкими подошвами и шнуровкой, до достижения устойчивой ходьбы опираться на костыли.
В первые 12 недель после операции запрещены ударные нагрузки на колено, приведение ног в позицию Х или О, сидение на коленях или корточках, поднятие и перенос тяжестей, компрессионные нагрузки и тяжелый физический труд. Реабилитационный период после эндопротезирования сустава можно считать успешно завершенным, когда это подтвердит врач.
№ 9. Какими видами спорта можно будет заниматься после эндопротезирования?
Оптимальные виды спорта для людей с имплантированными коленными суставами – общая гимнастика, плавание, велоспорт или велотренажеры. Также допускаются туризм, игра в гольф, ходьба и легкий бег трусцой, лыжные прогулки, за исключением экстремальных спусков. Рассматриваются варианты верховой езды и тенниса.
Если вы хотите, чтобы протез прослужил долго, откажитесь от игровых видов спорта с мячом, избегайте езды на горных лыжах и не занимайтесь легкой атлетикой.

После эндопротезирования от игр с мячом придется отказаться
Вопросов об эндопротезировании сустава при артрозе колена очень много. Оно и неудивительно: лучше заранее выяснить все подробности, убедиться в том, что альтернативы нет, и подготовиться морально к предстоящей сложной реабилитации. Во многих случаях операции можно избежать, если регулярно проходить курс внутрисуставных инъекций протеза синовиальной жидкости. Поможет ли такое лечение вам? Этот вопрос стоит задать ортопеду в первую очередь.
Деформирующий остеоартроз (ДОА), развивающийся на почве травмы, врожденного диспластического или воспалительного заболевания, может привести к серьезному ухудшению всей жизнедеятельности. Это проявляется в постоянных, гнетущих болях, невозможности нормально передвигаться и заниматься прежней работой. Нередко деформирующий артроз является причиной инвалидности. Одним из методов лечения ДОА является эндопротезирование. Многие считают, что после замены коленного или тазобедренного сустава автоматически дают инвалидность. Так ли это?

Инвалидность при ДОА и после эндопротезирования
В интернете на медицинских форумах немало возмущенных писем, примерно такого содержания:
Моей маме, медсестре городской больницы № 2, год назад сделали операцию по эндопротезированию коленного сустава. С тех пор ее мучают постоянные боли, в особенности нога ноет перед изменением погоды. Она не может сгибать колено, как раньше, не может бегать. Подали документы на МСЭ, но там ей после операции не дали никакой группы… Почему.
Чтобы в этом разобраться, рассмотрим, по какому принципу вообще дают инвалидность при болезнях ОДА.
Основанием к присвоению группы инвалидности могут быть:
- Деформирующий артроз обеих тазобедренных или коленных суставов не ниже второй стадии артроза и умеренной степени нарушений функций суставов
- ДОА одного или нескольких суставов (тазобедренного, коленного, голеностопного, плечевого, локтевого, лучезапястного) в III стадии, с анкилозом или укорочением конечности
- Двухстороннее эндопротезирование, приведшее к тяжелым нарушениям
Таким образом, сама по себе операция по эндопротезированию — еще не основание к инвалидности. Напротив, операция может быть рекомендована в поздней стадии ДОА как метод лечения артроза и возможность снятия ряда ограничений жизнедеятельности (ОЖД)
Человек соглашается на операцию, не желая стать инвалидом, а напротив, желая избежать инвалидности.
Другое дело, когда замена сустава оказалась неудачной по какой-то причине:
- Качество протеза низкое
- Хирург не провел компьютерную навигацию и неудачно подобрал геометрические размеры протеза
- После операции больной не прошел реабилитацию либо прошел ее не так, как следовало
Направление на МСЭ после эндопротезирования дается при возникновении умеренных и выраженных опорно-двигательных нарушений, приведших к ограничению жизнедеятельности больного (ОЖД)
Рассмотрим, как происходит определение степени опорно-двигательных функций и по каким критериям оценивают ОЖД при МСЭ.
Медико-социальная экспертиза при деформирующем артрозе
Самым неблагоприятным по своему течению считается посттравматический артроз, так как он отличается:
- Наиболее выраженными нарушениями функций (контрактуры, ограничение движений, укорочение ноги, атрофия мышц)
- Повышенной частотой обострений
- Скоростью прогрессирования болезни
Для проведения МСЭ необходимы следующие критерии оценки состояния больного:
- Рентгенологическая диагностика по Косинской
- Функциональная диагностика
- Определение степени статодинамической функции (СДФ)
- Определение степени умеренности развития ДОА:
- Как быстро прогрессирует болезнь
- Как часто бывают обострения
- С какими осложнениями протекает заболевание
Рентгенологическая диагностика при МСЭ
Диагностика при медико-социальной экспертизе отличается от той обычной диагностики, которая применяется в современной лечебной практике:
- Так, степени артроза в лечебной ортопедии на основании рентгена сегодня определяют по классификации Leuquesne — в ней различают четыре степени артроза
- При МСЭ степени артроза определяют только по классификации Косинской (три степени)
Третья степень по Leuquesne может соответствовать второй по Косинской, из-за чего могут и возникнуть спорные ситуации.
Степени ДОА по Косинской

Первая степень ДОА:
- Небольшое ограничение движений
- Слабовыраженное и неравномерное сужение межсуставного зазора
- Начальные остеофиты
Вторая степень ДОА
- Ограничение движения сустава в определенных направлениях
- Появление грубого хруста при движении
- Сужение зазора в два-три раза, в сравнении с нормой
- Умеренная мышечная атрофия
- Появление крупных остеофитов
- Признаки остеосклероза и кистообразных полостей в эпифизе субхондральной кости
Третья степень ДОА
- Большие деформации сустава и уплотнение костных поверхностей
- Резкое ограничение подвижности с сохранением качательных движений в пределах от 5 до 7 ˚
- Большие остеофиты по всей поверхности сустава
- Закрытие суставного зазора
- Обломки хряща в синовиальной полости сустава (суставные мыши)
- Субхондральные кисти
При полном сращении диагностируется не ДОА, а анкилоз, который неформально считают четвертой стадией артроза
Функциональная диагностика при артрозе
Различают четыре степени ограничения движений сустава:
Первая степень:
- Ограничение движений плечевого, тазобедренного сустава — не больше 20 — 30 ˚
- Амплитуда коленного, голеностопного, локтевого, лучезапястного суставов — не меньше 50 ˚от функционально выгодного положения
- Амплитуда кисти — от 110 до 170 ˚
Вторая степень:
- Ограничения движений тазобедренного и плечевого суставов — не более 50 ˚
- Коленного, локтевого, голеностопного, лучезапястного — снижение амплитуды до 20- 45 ˚
Третья степень:
- Сохранение амплитуды в пределах 15 ˚, или анкилоз и неподвижность в функционально неудобном положении
Четвертая степень:
- Фиксация суставов в подтянутом функционально неудобном положении
Степени статодинамической функции (СДФ)
Во многом поддержание этих функций, благодаря которым мы продолжаем сохранять опору и двигаться даже на поздних стадиях остеоартроза, происходит при помощи компенсаторных процессов, цель которых:
- Устранить разницу в длинах конечностей за счет перекоса и наклона таза
- Смягчить контрактуру, приведшую к укорочению конечности, увеличением мобильности смежных и контралатеральных (противоположных) суставах
- Улучшить опорность больной конечности перенесением нагрузки на здоровую ногу
Помимо клинических признаков (укороченной конечности, перекоса таза и мышечной атрофии больной конечности), компенсация подтверждается рентгеном:
- В наиболее нагруженной области сустава наблюдается костный склероз
- Опорная площадка сустава увеличивается
- В больном сочленении наблюдаются признаки остеопороза и кистозного перерождения
- В смежных суставах, противоположном суставе здоровой конечности и поясничном отделе начинаются ДДЗ
Существует четыре степени СДФ:
Незначительное нарушение СДФ
- Уменьшение амплитуды не более 10 ˚
- Появление ноющей боли после становой тяги или ходьбы на три-пять км с темпом шага — 90 в минуту
- Боль проходит после отдыха
- По рентгену определяется первая стадия
- Показатели компенсации в норме
Умеренные нарушения СДФ
Умеренные нарушения (начальный этап)
- Боль и хромота при ходьбе на 2 км, исчезающие после отдыха
- Темп шага — от 70 до 90 шагов в минуту
- Среднее количество шагов на расстоянии 100 м — 150
- Умеренная контрактура
- Опорное укорочение — не более 4 см
- Длина окружности больного бедра уменьшается на два сантиметра
- Мышечная сила снижается на 40%
- По рентгену определяется первая -вторая стадия ДОА
- Опорно-двигательные функции и компенсаторный механизм соответствуют степени относительной компенсации
Умеренные нарушения (поздний этап)
- Больной жалуется на постоянные боли в суставе, хромоту, боли при начале движения
- Пройти он способен не больше одного километра, и то при помощи трости
- Темп ходьбы от 45 до 55 шагов в минуту при количестве — до 180 на 100 м
- Артрогенная контрактура выражена
- Укорочение конечности — от 4 до 6 см
- Прогрессирует гипотрофия:
- Разница в обхвате здорового и больного бедра достигает от 3 до 5 см
- Здоровой и больной голени — один — два см
- Снижение мышечной силы — 40 — 70%
- Рентгенологически определяется вторая — третья стадия ДОА
- В суставах поясничного отдела и нижних конечностей начинаются изменения без неврологической симптоматики
- Механизм компенсации соответствует степени субкомпенсации (компенсация недостаточна, ее задачи трудновыполнимы)
Выраженные нарушения
- Интенсивные боли в больном суставе, в поясничном отделе и контралатеральном суставе
- Ярко выраженная хромота, невозможность пройти без отдыха более 0.5 км (с использование трости, одного или двух костылей)
- Темп ходьбы от 25 до 35 шаг/мин, с количеством шагов не менее 200 на 100-метровом расстоянии
- Сильно выраженная артрогенная контрактура
- Укорочение конечности — больше 7 см
- Гипотрофия бедра в разнице длин окружностей больного и здорового бедра- более 6 см, гипотрофия голени — более 3 см
- Снижение мышечной силы — более 70%
- По данным рентгена — вторая — третья стадия
- Дегенеративно-дистрофические изменения в суставах конечностей и поясничного отдела с нервно-корешковым синдромом
- Данная стадия соответствует по опорно-двигательным функциям декомпенсации (полной невозможности компенсации)
Значительно-выраженные изменения СДФ

- Это фактически неспособность к самостоятельному передвижению
- Больной в основном лежит и передвигается с большим трудом лишь в пределах квартиры, с посторонней помощью или при помощи костылей (ходунков)
Типы течения заболевания
Медленно-прогрессирующее:
- С момента возникновения патологии и до появления выраженных изменений проходит не менее 9 лет
- По типу компенсации — компенсированный артроз
- Обострения синовита редкие (один раз в один-два года)
- Реактивный синовит отсутствует
Прогрессирующее:
- Время развития процесса: 3 — 8 лет
- Субкомпенсированный тип артроза
- Вторичный реактивный синовит с обострениями два раза в год
- Имеются признаки сердечно-сосудистых нарушений: гипертония, атеросклероз
Быстро прогрессирующее:
- Артроз развивается в течение не более трех лет
- Декомпенсированный тип
- Реактивный синовит с обострениями не менее трех раз в год
- Сопутствующие патологии
Основание для назначения группы инвалидности
Незначительные стойкие нарушения СДФ в первой -второй стадии артроза одного сустава не являются основанием для назначения группы инвалидности
- Основанием для установления 3-й группы могут быть стойкие умеренные нарушения функций СДФ:
- Третья стадия ДОА тазобедренного сустава или двухсторонний коксартроз (гонартроз) второй стадии с первой степенью ограничения амплитуды движения суставов
- Основания для второй группы инвалидности — стойкие выраженные нарушения СДФ, приводящие ко второй степени ограничения подвижности
- Двухсторонний коксартроз с выраженными контрактурами 2 — 3 стадии
- Анкилоз коленного, голеностопного суставов и ТБС
- Коксартоз и гонартроз 2−3 стадий с укорочением ноги более 7 см, либо с остеомиелитом или культей на другой конечности
- ДОА 2 — 3 ст. нескольких суставов обеих конечностей
- Двухстороннее эндопротезирование с выраженными нарушениями СДФ после него
- Основание для первой группы инвалидности — значительно выраженные стойкие нарушения СДФ, приводящие к ограничению подвижности суставов 3-й степени:
- Двухстороннний коксартроз 3 стадии с сильными контрактурами
- Двухстороннее эндопротезирование с последующей декомпенсацией и резкими нарушениями СДФ
Временная утрата трудоспособности при тотальном двухстороннем эндопротезировании — не более двух месяцев, после чего больного направляют на МСЭ
Видео: Как дают инвалидность при деформирующем артрозе
Читайте также:

